
Słaba opieka diabetologiczna w szpitalach jest problemem od jakiegoś czasu, ale staje się jeszcze poważniejszym problemem, ponieważ nasi pracownicy służby zdrowia są rozciągnięci do punktu krytycznego, zajmując się COVID-19.
Dla wielu osób z cukrzycą (PWD) najbardziej przerażającą częścią zarażenia się ciężkim przypadkiem nowego koronawirusa jest pomysł wylądowania w zatłoczonym szpitalu, gdzie nikt nie jest przygotowany do odpowiedniego kontrolowania poziomu glukozy, aby uniknąć niebezpiecznych wzlotów lub upadków.
Jeszcze przed rozpoczęciem tej pandemii wielu PWD opowiadało historie o nieodpowiedniej opiece podczas pobytów w szpitalu, a lekarze nie znali nawet podstawowej wiedzy na temat leczenia cukrzycy lub technologii diabetologicznej, a także o niesamowitych wyzwaniach związanych z wykonywaniem kontroli stężenia glukozy lub insuliny w razie potrzeby.
Najnowsze dane z Centers for Disease Control and Prevention (CDC) pokazują, że 50 procent osób z PWD, które chorują na COVID-19, jest hospitalizowanych. To, w połączeniu z danymi pokazującymi, że cukrzyca wiąże się z gorszymi wynikami u osób z wirusem, tworzy bardzo przerażającą sytuację.
Ale na horyzoncie może być nadzieja.
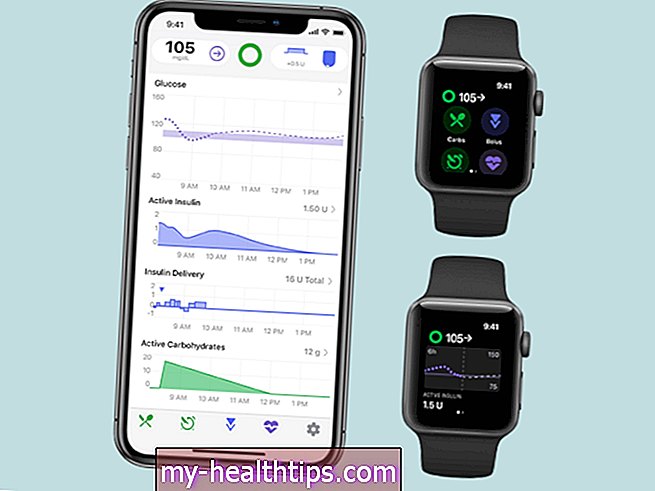
Dwie firmy zajmujące się ciągłym monitorowaniem poziomu glukozy (CGM) uzyskały zgodę FDA, aby dostarczać swoje urządzenia CGM bezpośrednio do szpitali i ośrodków medycznych, aby pomóc w opiece w czasie rzeczywistym dla osób narażonych na COVID-19. W międzyczasie Centers for Medicare and Medicaid Services (CMS) opracowuje również nowy standard zarządzania poziomem glukozy u pacjentów hospitalizowanych.
CGM, aby pomóc szpitalom
8 kwietnia FDA ogłosiła zgodę zarówno Dexcom, jak i Abbott Diabetes Care na oferowanie ich systemów szpitalom dla pracowników służby zdrowia pierwszej linii w celu lepszego monitorowania pacjentów z cukrzycą podczas opieki szpitalnej. Entuzjastyczne nagłówki ogłosiły, że „CGM dołączają do walki z COVID-19”!
Współpracując z Diabetes Disaster Response Coalition (DDRC), Abbott przekazuje 25 000 czujników FreeStyle Libre na 14 dni szpitalom i centrom medycznym w gorących punktach COVID-19 w całych Stanach Zjednoczonych. Pracownicy służby zdrowia będą mogli umieścić 14-dniowy okrągły czujnik na ramię pacjenta i zdalnie monitorować poziom glukozy za pomocą oprogramowania chmurowego LibreView.
Dexcom robi to samo. Po raz pierwszy kalifornijska firma CGM wysyła swoje czujniki G6 bezpośrednio do potrzebujących szpitali. Dexcom od tygodni współpracuje z FDA, aby udostępnić tę technologię CGM w czasie rzeczywistym do użytku szpitalnego.
Firma produkuje 100 000 czujników dla hospitalizowanych pacjentów z COVID-19, a także przekazuje ponad 10 000 odbiorników ręcznych i smartfonów wyposażonych w mobilną aplikację G6.
Zarówno systemy Abbott, jak i Dexcom mają „oznaczenia dawkowania”, co oznacza, że są one uważane przez FDA za wystarczająco dokładne, aby nie wymagały potwierdzającego testu z palca w celu podjęcia decyzji o leczeniu cukrzycy i dawkowaniu insuliny.
Te systemy CGM pozwalają lekarzom i pielęgniarkom uważniej obserwować hospitalizowanych pacjentów, jednocześnie minimalizując ryzyko transmisji COVID-19, ponieważ - co najważniejsze - nie będą już musieli zbliżać się fizycznie do pacjenta ani wchodzić w kontakt z próbką krwi, aby sprawdzić poziom glukozy poziomy. Pomaga to w zachowaniu rzadkich środków ochrony indywidualnej (PPE) i ogranicza ryzyko dla innych pracowników szpitala.
Cukrzyca i COVID-19 w szpitalu
Nowe badanie wspierane przez Glytec pokazuje, że niekontrolowana hiperglikemia (wysoki poziom cukru we krwi) jest powszechna wśród hospitalizowanych pacjentów z cukrzycą COVID-19, a śmiertelność wśród tych pacjentów jest siedmiokrotnie wyższa.
„Najważniejsze jest, abyśmy leczyli hiperglikemię w COVID-19… podskórną insuliną typu basal bolus u większości pacjentów nie w stanie krytycznym oraz insuliną dożylną u krytycznie chorych” - podsumowuje główny badacz dr Bruce Bode, specjalista ds. Cukrzycy w Atlanta Diabetes Associates and Adjunct Associate Professor of Medicine w Emory University School of Medicine.

Agencja ds.Żywności i Leków (FDA) właśnie opublikowała również często zadawane pytania dotyczące pacjentów korzystających z własnych mierników pobranych z domu podczas hospitalizacji z powodu koronawirusa. Praktyka jest zalecana, ponieważ ponownie ogranicza pracę i ryzyko personelu szpitala. Ale CGM jest jeszcze bardziej pomocny, ponieważ zapewnia ciągłe śledzenie, nawet gdy pacjent może nie być czujny.
„Nastąpił gwałtowny wzrost zapotrzebowania na technologie medyczne, ponieważ szpitale szukają sposobów na zminimalizowanie narażenia na COVID-19, zwłaszcza w przypadku pacjentów wysokiego ryzyka, takich jak osoby z chorobami przewlekłymi, takimi jak cukrzyca” - powiedział dr Eugene E. Wright Jr., lekarz dyrektor ds. poprawy wydajności w Charlotte Area Health Education Center w Północnej Karolinie.
Jeszcze przed zatwierdzeniem przez FDA stosowania CGM w szpitalach słyszeliśmy o personelu szpitalnym korzystającym z tych systemów w kreatywny sposób podczas tego stanu zagrożenia zdrowia publicznego. Jeden z takich przypadków miał miejsce w Nowym Jorku, gdzie dr Shivani Agarwal z Albert Einstein College of Medicine w Bronksie poinformował, że pielęgniarki i lekarze przyjmowali PWD, którzy byli użytkownikami CGM, i nagrywali odbiorniki przed drzwiami sali szpitalnej, żeby tego nie robili. Nie trzeba zakładać środków ochrony indywidualnej lub ryzykować narażeniem na kontakt z pacjentem w celu wykonania testu opuszki palca.
„To mogłoby zaoszczędzić ogromną ilość czasu w czasie kryzysu” - powiedział dr Aaron Neinstein, endokrynolog z San Francisco, który usłyszał o tym przypadku podczas webinarium na temat szpitalnej opieki diabetologicznej, zorganizowanego na początku kwietnia przez American Diabetes Association. „Największą sprawą w tym, żeby było jasne, jest to, że używają oni CGM do całego zarządzania poziomem glukozy we krwi u pacjentów hospitalizowanych w stanach ostrych, a nie tylko na oddziałach intensywnej opieki medycznej, zamiast używania palców. [To] może zwiastować przyszłą zmianę paradygmatu, która miała miejsce, ale do tej pory zbyt wolno ”.
Oczywiście nasuwa się pytanie: dlaczego do tej pory nie podjęto właściwie właściwej opieki diabetologicznej w warunkach szpitalnych?
Potrzebne: standard kontroli poziomu glukozy w szpitalu
Na długo przed pandemią COVID-19 była to pilna kwestia, biorąc pod uwagę liczbę osób niepełnosprawnych, które trafiają do szpitala z różnych powodów w całym kraju.
„Jest mnóstwo środków dla wszystkich typów pacjentów… ale mimo to mamy do czynienia z tysiącami pacjentów z cukrzycą i tak naprawdę nie wiadomo, jakie powinny być najlepsze praktyki” - mówi Raymie McFarland, wiceprezes ds. Inicjatyw jakościowych w firmie Glytec Systems, która tworzy oprogramowanie do zarządzania glikemią w szpitalu Glucommander. „Do tej pory CMS nawet nie testuje tego, jak najlepiej radzić sobie z tymi pacjentami”.
McFarland twierdzi, że około jedna trzecia pacjentów hospitalizowanych z cukrzycą wymaga szczególnej uwagi, od kontroli glukozy po dawkowanie insuliny lub problemy z chorobami współistniejącymi. Jednak nawet 50 procent szpitali nawet nie monitoruje kontroli glikemii u pacjentów.
Badania Glytec pokazują, że pojedynczy epizod hipoglikemii 40 mg / dl lub niższy może kosztować szpital nawet 10 000 USD, obejmując wszystko, od dodatkowego czasu pacjenta w placówce po czas potrzebny na badania i personel.
Chociaż istniały pewne wytyczne dla chirurgów (w celu zmniejszenia wskaźników zakażeń chirurgicznych) i niektóre praktyki specjalistyczne, w przeszłości nie było szerokiego środka CMS narzucającego najlepsze praktyki monitorowania poziomu cukru we krwi w warunkach szpitalnych.
Nowy środek CMS HypoCare
Na szczęście nowy środek jest w trakcie prac i jest bliski zatwierdzenia. Opracowany przez naukowców z Yale i ekspertów z branży technologii diabetologicznych, nosi nazwę „HypoCare”, ponieważ dotyczy głównie hipoglikemii (niebezpiecznego niskiego poziomu cukru we krwi).
Nowy środek wymagałby od szpitali zgłaszania wskaźników poważnych hipoglikemii i wiązałby wyniki z dodatkowym wynagrodzeniem dla personelu: jeśli nie zgromadzą podstawowych danych na temat monitorowania zarządzania poziomem glukozy u pacjentów, stracą dodatkowe pieniądze.
CMS ostatecznie ustaliłby karę dla klinik, która mogłaby wynieść do 3 procent ich pracy opłacanej przez CMS. W zależności od sieci szpitali i systemu opieki może to kosztować wiele milionów dolarów.
Początkowo celem CMS było rozwiązanie problemu zarówno niskiego, jak i wysokiego poziomu cukru we krwi, ale biorąc pod uwagę złożoność w uzyskaniu konsensusu, agencja wycofała się i zdecydowała się najpierw zająć się hipoglikemią, a później skupić się na hiperglikemii, wyjaśnia McFarland.
To, czy nowy środek HypoCare nadal zostanie sfinalizowany w 2020 r. I zacznie obowiązywać w 2021 r., Jest teraz do ustalenia, biorąc pod uwagę kryzys COVID-19. Formalna decyzja zostanie prawdopodobnie przesunięta przynajmniej do późniejszego 2021 roku.
„To prawdopodobnie dobry moment na przerwę, kiedy wszyscy myślą o COVID-19” - mówi McFarland. „W tej chwili nie można nikogo zwrócić uwagi na samą cukrzycę. Nie, chyba że jest to związane z COVID-19 lub o tym, że szpital wyzdrowieje finansowo po tym, co się dzieje, nikt nie słucha ”.
Szpitale mogą wzmocnić pozycję pacjentów z cukrzycą
Jednak w przypadku lekarzy i pacjentów priorytetem pozostaje opieka nad glukozą w szpitalu.
Według dr Sandry Weber, obecnej prezes Amerykańskiego Stowarzyszenia Endokrynologów Klinicznych (AACE) i szefa endokrynologii w Greenville Health System na południu, endokrynolodzy w całym kraju ściśle współpracują z systemami szpitalnymi, aby zapewnić pacjentom z cukrzycą odpowiednią opiekę. Karolina.
„Każdy szpital zajmował się tą kwestią (zarządzania poziomem glukozy) przez ostatnią dekadę i określał, dokąd powinien dążyć. Istnieją dość wyraźne zakresy, w których powinien znajdować się poziom glukozy ”- mówi Weber.
Zauważa, że w swoim systemie trzech szpitali widzi, jak zakres potrzeb osób z cukrzycą może się znacznie różnić. Podczas gdy niektórzy mogą być bardziej zaangażowani we własną opiekę i wiedzą, czego potrzebują, inni wymagają bardziej praktycznych wskazówek i działań ze strony personelu szpitala.
„W naszym systemie szpitalnym byliśmy zwolennikami utrzymania pacjentów przy użyciu CGM i pomp tak długo, jak to tylko możliwe. Mamy ustalony protokół. Mówiąc szerzej, AACE jest zwolennikiem dalszego używania tych urządzeń tam, gdzie jest to bezpieczne ”- mówi.
Jeśli hospitalizowany PWD ma zdolność umysłową do dalszego korzystania z własnego urządzenia do leczenia cukrzycy, Weber uważa, że osoba powinna mieć możliwość dalszego korzystania z niego w celu uzupełnienia opieki szpitalnej.
„Dzisiejszy dzień to dobry przykład” - mówi o kryzysie COVID-19. „To nie jest idealne rozwiązanie dla kogoś, kto ma kroplówkę insuliny i ma taką regularną ekspozycję. Jeśli więc technologia jest dostępna, badania dowodzą, że może ona być korzystnym narzędziem do poprawy tej niecierpliwej opieki ”.
Pacjenci opracowujący własne plany kryzysowe
W Waszyngtonie wieloletnia zwolenniczka cukrzycy typu 1 Anna McCollister-Slipp jest jedną z wielu osób z PWD, które są szczególnie zaniepokojone kwestią opieki szpitalnej podczas tej pandemii. Mieszka z powikłaniami cukrzycy, które narażają ją na dodatkowe ryzyko.
Aby zapewnić płynniejsze doświadczenie, jeśli kiedykolwiek trafi do szpitala, prowadzi stałą, często aktualizowaną listę wszystkich szczegółów dotyczących jej zdrowia:
- Wszystkie jej terapie - leki i dawki, kiedy były uruchamiane, urządzenia i strumienie danych oraz suplementy diety. (Zwykle przynosi to na wizyty lekarskie w normalnych warunkach).
- Omówienie „mojego obecnego stanu zdrowia” w punktach.Anna mówi: „Kiedy spotykam się z nowym lekarzem, zawsze to aktualizuję, aby miał informacje na temat mojej cukrzycy, chorób współistniejących / powikłań itp., A także aktualnego / niedawnego rozwoju i stanu zdrowia”.
- Najnowsze wartości laboratoryjne, w tym HbA1c, wyniki dotyczące nerek i lipidów itp.
Na początku marca przestraszyła się, gdy wystąpiły objawy zgodne z COVID-19, więc dodała dodatkowe pozycje do swojej listy, aby stworzyć rodzaj nagłego zapisu:
- Imię / nazwisko / dane kontaktowe lekarzy, z którymi się najczęściej spotyka (endo, nefrolog itp.).
- Imię i nazwisko / dane kontaktowe znajomych mieszkających w pobliżu i członków najbliższej rodziny.
- Imię / nazwisko / dane kontaktowe znajomych, „którzy mogą być w stanie zapewnić / byliby zainteresowani udzieleniem mi pomocy w dostępie do respiratora w razie potrzeby”.
- Udostępniła cały dokument przyjaciołom z dystryktu i umieściła go w folderze z notatkami udostępnionym jej rodzeństwu, siostrzenicom / siostrzeńcom i matce, „tak aby każdy, kto może być konsultowany, miał informacje”.
Na szczęście okazało się, że McCollister-Slipp nie ma COVID-19, więc nie musiała jeszcze testować tego planu. Ale to świetna wskazówka dla nas wszystkich z „podstawowymi schorzeniami”.
Dr Anne Peters, profesor medycyny klinicznej w Keck School of Medicine na Uniwersytecie Południowej Kalifornii i dyrektor USC Clinical Diabetes Program, mówi w filmie: „W szpitalach pojawił się problem, w którym pacjenci w kroplówce insuliny mogą” Nie otrzymuj co godzinę odczytów poziomu glukozy we krwi, ponieważ personel szpitala nie ma wystarczającej liczby środków ochrony indywidualnej, aby wchodzić i wychodzić z czyjegoś pokoju i sprawdzać poziom glukozy w niezbędnych odstępach czasu.
„Chociaż CGM jest coraz częściej wykorzystywane w szpitalach przez cały ten czas, nadal nie jest głównym nurtem. Dlatego pacjenci muszą być przygotowani do sprawdzania własnych poziomów glukozy w szpitalu ”.
Wzywa PWD do przygotowania zestawu ratunkowego, który zabierają ze sobą do szpitala, zwłaszcza, że rodzina nie jest wpuszczana. Zestaw powinien zawierać materiały testowe, CGM i niezbędne pompy oraz wszelkie kable do ładowania i kable potrzebne do tych urządzeń dla diabetyków i telefonów komórkowych. składniki aplikacji.
W tych niepewnych czasach wszystko, co możemy zrobić, aby być naszymi własnymi rzecznikami lepszej opieki szpitalnej, jest z pewnością wskazane.





















.jpg)

