Więc u Ciebie lub kogoś, kogo kochasz, właśnie zdiagnozowano cukrzycę typu 1? Typ, w którym nagle czeka cię całe życie zastrzyków, ponieważ układ odpornościowy zniszczył zdolność organizmu do wytwarzania insuliny?
Może się wydawać, że to koniec świata, rozumiemy. Ale nie jest. To tylko koniec jednego stylu życia i początek nowego. Nowy sposób życia, który - kiedy już się przyzwyczaisz i nauczysz się, co robić - może być zdrowy, szczęśliwy i długi.
Na dobry początek przygotowaliśmy ten podstawowy przewodnik po cukrzycy typu 1:
Zrozumieć cukrzycę typu 1
To nie jest tekst medyczny, ale jest kilka rzeczy związanych z nauką, które musisz zrozumieć, aby zrozumieć, jak działa organizm ludzki, aby zrozumieć cukrzycę typu 1.
Po pierwsze, wszystkie komórki - od komórki nerwowej w mózgu do komórki włoskowatej na palcu u nogi - działają na cukrze. To właśnie komórki „jedzą” na energię, aby mogły wykonywać pracę, do której zostały zaprojektowane.
Układ pokarmowy organizmu przekształca żywność i napoje w cukier i dostarcza cukier, zwany glukozą, do wszystkich części ciała za pomocą krwiobiegu. Proces ten jest regulowany przez hormon insuliny wytwarzany przez trzustkę. W cukrzycy typu 2 organizm nie może używać insuliny wytwarzanej w normalny sposób - więc różnicę mogą nadrobić zmiany w diecie, aktywności lub szerokiej gamie tabletek.
To jest nie prawdziwe dla cukrzycy typu 1. W typie 1 układ odpornościowy atakuje i zabija komórki trzustki wytwarzające insulinę. Dlatego, aby przeżyć, insulina musi być w jakiś sposób „sztucznie” wprowadzana do organizmu.
Jeśli właśnie zostałeś zdiagnozowany, proces ataku autoimmunologicznego wielu nie jest całkowicie zakończony. Raczej chorobliwie nazywa się to „fazą miesiąca miodowego”, kiedy na pokładzie masz resztkową insulinę. Jednak w ciągu kilku miesięcy organizm nie będzie w stanie wyprodukować ani kropli insuliny, a bez zastrzyków insuliny poziom glukozy we krwi w organizmie wzrośnie do śmiertelnego poziomu.
Brzmi straszniej niż w rzeczywistości.
Gratulacje, jesteś teraz na „ręcznej trzustce”
Podobnie jak oddychanie jest automatyczne, w organizmach większości ludzi właściwy poziom glukozy jest utrzymywany automatycznie, gdy trzustka uwalnia potrzebną insulinę. Ale w przypadku typu 1 proces ten jest całkowicie załamany. To nie jest całkowita katastrofa. Pomyśl o tym jak o samochodzie, którego tempomat właśnie się zepsuł. Nadal możesz prowadzić samochód; wymaga to tylko trochę więcej wysiłku.
Bez tempomatu podczas jazdy autostradą musisz patrzeć na prędkościomierz, aby upewnić się, że nie jedziesz ani za szybko, ani za wolno. W przypadku typu 1 należy sprawdzić poziom cukru we krwi, aby upewnić się, że nie jest ani za wysoki, ani za niski. Poziom cukru we krwi jest sprawdzany za pomocą glukometru „z palca” lub częściej w przypadku typu 1 urządzenia zwanego ciągłym monitorem glukozy lub CGM.
Aby trzymać się naszej analogii do samochodu, musisz teraz używać stopy do sterowania prędkością silnika. W przypadku cukrzycy silnikiem jest insulina. Insulinę można przyjmować staroświecką strzykawką (w przeciwieństwie do wielu szczepień, igły są kruche, a zastrzyki bezbolesne), wstrzykiwaczem lub półautomatycznym systemem zwanym pompą insulinową.
Porozmawiamy więcej o zaletach i wadach tych różnych opcji za chwilę, ale na razie wiedz tylko, że chociaż teraz musisz stale monitorować poziom cukru we krwi i przyjmować insulinę w razie potrzeby, przynajmniej siedzisz za kierownicą.
Skąd wiesz, kiedy wziąć insulinę?
Insulina służy do zapobiegania zbyt wysokiemu poziomowi cukru we krwi, dlatego należy ją przyjmować, jeśli poziom cukru przekracza zdrowy poziom docelowy lub przed zrobieniem czegokolwiek, co spowoduje jego wzrost.
Co powoduje wzrost poziomu cukru we krwi?
Jedzenie będzie, jeśli jesz bez insuliny przed pierwszym kęsem. Jak każdy napój z cukrem, taki jak sok, mleko, wiele napojów energetyzujących i wszelkiego rodzaju zwykłe napoje gazowane. Prawdopodobnie najlepszą rzeczą, jaką możesz zrobić, aby ułatwić sobie życie z cukrzycą typu 1, jest unikanie słodkich napojów, takich jak dżuma. Poza tym wymagana jest niewielka zmiana diety - przynajmniej na początku.
Stres może również podnosić poziom cukru we krwi, podobnie jak sezonowe alergie, przeziębienia i grypy. W rzeczywistości istnieje spora lista rzeczy, które mogą podnieść poziom cukru we krwi.
Z drugiej strony inne czynniki, zwłaszcza ćwiczenia, mogą obniżyć poziom cukru we krwi bez potrzeby stosowania insuliny. Ćwiczenia są pierwsze na tej liście, ponieważ zwiększają zapotrzebowanie organizmu na paliwo, spalając dodatkowy cukier. Nie oznacza to, że możesz po prostu wyćwiczyć cukrzycę, ale może to być bardzo przydatne narzędzie.
Jak, u licha, nauczysz się pogodzić to wszystko? Z pomocą zespołu.
Kompilowanie zespołu opieki
Na szczęście nie jesteś w tym sam. Jest wielu lekarzy przeszkolonych specjalnie, aby pomóc Ci nauczyć się nawigować i zarządzać cukrzycą typu 1.
Dwoma kluczowymi członkami zespołu będzie Twój lekarz diabetolog oraz specjalnie przeszkolony edukator diabetologiczny, który nauczy Cię sztuki leczenia cukrzycy.
Lekarze specjalizujący się w leczeniu cukrzycy nazywani są endokrynologami i ważne jest, aby znaleźć takiego, który będzie dla Ciebie odpowiedni. Możesz zacząć od przeszukania bazy danych tych specjalistów, aby znaleźć takich specjalistów w Twojej okolicy. Będziesz musiał zadzwonić, aby dowiedzieć się, które z nich są objęte ubezpieczeniem zdrowotnym. A następnie, aby jeszcze bardziej zawęzić wyszukiwanie, możesz przejrzeć komentarze i recenzje online, aby poznać styl lekarza i zastanowić się, jak ten styl może współgrać z Twoją osobowością. Czy potrzebujesz kogoś, kto będzie traktował Cię w dziecięcych rękawiczkach, czy potrzebujesz mocnej ręki na czele?
Endodoncja będzie odpowiedzialna za ogólny plan leczenia. On lub ona spotka się z Tobą, przestudiuje Twoje wzorce stężenia glukozy we krwi i pomoże Ci wybrać odpowiednią technologię i urządzenia do podawania leku dla Twojego stylu życia. Endo również zamówi i przejrzy testy laboratoryjne oraz może wysłać Cię do innych lekarzy specjalistów, jeśli zajdzie taka potrzeba.
Większość osób z cukrzycą typu 1 również powinna znajdować się pod opieką okulisty, ponieważ istnieje ryzyko uszkodzenia oczu przez podwyższony poziom cukru. Będziesz także potrzebować dobrego dentysty, a czasem także kardiologa lub nefrologa - w zależności od ogólnego stanu zdrowia.
Edukator diabetologiczny to specjalnie przeszkolona pielęgniarka lub dietetyk, który pomoże Ci nauczyć wszystkich technik i sztuczek, aby rozwijać się z cukrzycą. Niektórzy wychowawcy pracują w gabinecie endo, podczas gdy inni są niezależni.
Nowo zdiagnozowani typu 1 zwykle spędzają dużo więcej czasu z edukatorem niż z endodoncją, ponieważ instruktor pomaga uporządkować całą „logistykę” życia z cukrzycą - od wyborów żywieniowych, rutynowych ćwiczeń po dostosowanie leków.Nauczyciel spotyka się z Tobą częściej i ma dłuższe bloki czasu, aby nauczyć Cię tego, co powinieneś wiedzieć.
Zwróć uwagę, że wspomnieliśmy o „skompilowaniu” Twojego zespołu opiekuńczego. Dzieje się tak, ponieważ to Ty, pacjent, musisz znaleźć tych różnych pracowników służby zdrowia (HCP) i nawiązać z nimi współpracę. W większości przypadków komunikacja między nimi jest ograniczona - zwłaszcza jeśli przebywają w różnych klinikach lub lokalizacjach - więc ci ludzie stanowią tylko „zespół” we wspólnym intencji pomocy.
Ponownie, nie możemy wystarczająco podkreślić, jak ważne jest dobre porozumienie z wybranymi przez ciebie HCP, zwłaszcza z twoim endo i wychowawcą, ponieważ to oni są tymi dwoma, z którymi będziesz się kontaktować najbardziej. Jeśli nie „klikasz” żadnej z nich, wybierz zamiennik.
Jak wspomniano, ten zespół opiekuńczy nie jest dobrze naoliwioną maszyną, na którą możesz liczyć. Podobnie jak sama cukrzyca, Twój zespół terapeutyczny jest w dużej mierze sprawą samozarządzającą. Musisz go złożyć, skoordynować i samodzielnie utrzymywać w ruchu.
Twój lekarz diabetolog powinien dać ci uprawnienia
Lubimy szukać lekarzy, którzy myślą o sobie jako o „konsultantach zdrowotnych” swoich pacjentów z cukrzycą, zgodnie z mottem Home Depot: „Możesz to zrobić, możemy pomóc”.

Wybór metody podawania insuliny
Jak wspomnieliśmy wcześniej, będziesz potrzebować dwóch krytycznych urządzeń: jednego do pomiaru poziomu glukozy we krwi, a drugiego do dostarczania insuliny do organizmu.
Zacznijmy od tej podtrzymującej życie insuliny. Będziesz potrzebował dwóch rodzajów dawek: tak zwanej insuliny podstawowej (lub „dawki podstawowej”), aby kontrolować poziom glukozy między posiłkami i w nocy, oraz drugiego rodzaju insuliny w bolusie (insuliny szybko działającej) do posiłków.
Strzykawki do insuliny
Tradycyjnym sposobem dostarczania insuliny jest użycie strzykawki i fiolki. To powiedziawszy, nie ma nic starej szkoły w nowoczesnych strzykawkach insulinowych: są to jednorazowe cuda z wieloaspektowymi nasmarowanymi końcówkami igieł, które są cieńsze niż ołów w najlepszym ołówku mechanicznym.
Insulina jest wstrzykiwana bezpośrednio pod skórę, do warstw tłuszczu, a nie bezpośrednio do krwiobiegu. Brzmi przerażająco i może to być pierwszy raz, ale w rzeczywistości jest szybkie, łatwe i bezbolesne. Jest to również najbardziej opłacalna z opcji.
Wstrzykiwacze insuliny
Następną opcją jest wstrzykiwacz do insuliny, który, jak sugeruje nazwa, jest urządzeniem podobnym do pióra, które utrzymuje wystarczającą ilość insuliny przez wiele dni lub nawet tygodni. We wstrzykiwaczu używana jest również igła - jedynym sposobem wprowadzenia płynnej insuliny do organizmu jest wybicie dziury w skórze - ale takiej, która jest przymocowana do małej nasadki przykręcanej do końcówki wstrzykiwacza. Długopis posiada u podstawy tarczę, która umożliwia osobie z cukrzycą „nastawienie dawki”.
Niektóre pióra są jednorazowe, inne są wielokrotnego użytku, a niektóre są nawet wyposażone w Bluetooth i komunikują się z urządzeniami inteligentnymi w celu prowadzenia dokumentacji.
Pompy insulinowe
Mówiąc o inteligentnych rozwiązaniach, najlepszym sposobem dostarczania insuliny jest pompa insulinowa, małe skomputeryzowane urządzenia, które nieustannie wlewają insulinę do organizmu przez cienkie, elastyczne rurki. Jedną z zalet pompy jest to, że do wszystkich potrzeb wystarczy użyć tylko jednego rodzaju insuliny, ponieważ kroplówka ciągła pokrywa insulinę „podstawową”, podczas gdy wystarczy nacisnąć przycisk, aby podać dawkę bolusa (do posiłku). Pompy zaspokajają oba potrzeby szybko działającą insuliną.
Najnowsze pompy mają różne poziomy półautomatyzacji i są podłączone do przekładni monitorującej poziom glukozy we krwi. W niektórych przypadkach mogą dokonywać automatycznych korekt, aby utrzymać docelowy poziom glukozy. Niektórzy chorzy na cukrzycę z obeznaniem technicznym stworzyli już automatyczne systemy dostarczania leku, wymyślili technologię „sztucznej trzustki” lub „zamkniętej pętli”, a branża nie pozostaje daleko w tyle.
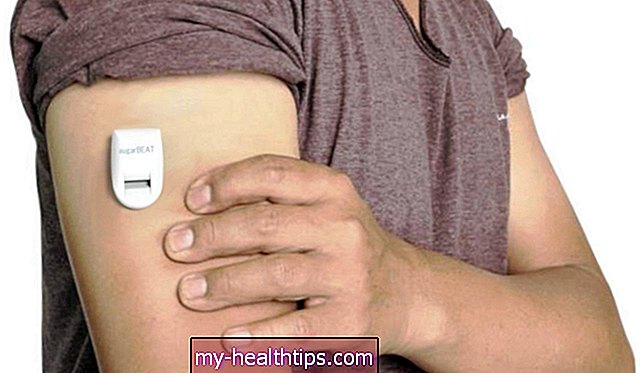
Skąd te systemy wiedzą, jaki jest Twój poziom cukru we krwi? Korzystają z systemów CGM, które automatycznie badają poziom glukozy we krwi co pięć minut. Systemy CGM są również dostępne jako samodzielne urządzenia, które mogą komunikować się ze smartfonami, aby pomóc chorym na cukrzycę używającym strzykawek lub długopisów.
Oczywiście tradycyjny glukometr z opuszki palca - który mierzy poziom cukru we krwi poprzez analizę kropli krwi pobranej z opuszki palca - nadal jest opcją śledzenia poziomu cukru we krwi. Ale CGM może ostrzec cię o nieoczekiwanych zmianach poziomu cukru we krwi, a one stały się tak dobre, że decyzje dotyczące leczenia można podejmować na podstawie strumienia ciągłych danych z nich pochodzących.
Wróćmy na chwilę do insuliny: możesz się zastanawiać, dlaczego nie każdy miałby chcieć pompy? Cóż, to najdroższa opcja z całej trójki, osoby o wrażliwej skórze czasami źle reagują na kleje potrzebne do utrzymania połączenia pompy z ciałem. dołączony ”do urządzenia medycznego. To powiedziawszy, większość „pomperów” przysięga na swoje urządzenia.
Niezbędne kontrole cukrzycy
Spodziewaj się, że cztery razy w roku endometrium przejdzie badanie krwi zwane HbA1c. Czasami jest uruchamiany w laboratorium diagnostycznym, innym razem z urządzenia do pobierania odcisków palców w gabinecie lekarza.
HbA1c to inny sposób patrzenia na poziom glukozy we krwi z domowych urządzeń testujących i daje Twojemu zespołowi medycznemu pomiar średniego poziomu glukozy - w dzień iw nocy - w ciągu ostatnich kilku miesięcy. Jest to podstawowy pomiar pozwalający określić, jak dobrze kontrolowana jest cukrzyca, co jest po prostu innym sposobem określenia, jak duże jest ryzyko powikłań - szkód, jakie podwyższony poziom glukozy może wyrządzić układom organizmu (choroby oczu, choroby nerek, itp.).
Spodziewaj się również corocznego badania krwi zwanego panelem lipidowym, który mierzy poziom cholesterolu. Każdy chory na cukrzycę jest niestety narażony na zwiększone ryzyko chorób serca, a utrzymywanie cholesterolu na dobrym poziomie jest najlepszą obroną przed chorobami serca.
A ponieważ nadmiar glukozy może łatwo uszkodzić małe naczynia krwionośne zwane naczyniami włosowatymi, rutynowe badania przesiewowe nerek i badania oczu są również częścią standardu opieki nad osobami z cukrzycą typu 1, wraz z badaniami stóp podczas każdej rutynowej wizyty u lekarza.
Nie garb się żadnym z tych testów, ponieważ nie ma nic ważniejszego niż wczesne wykrycie komplikacji, aby można je było odpowiednio leczyć, zanim staną się ostre.
Koszty i niedogodności
Jak już można się domyślić, cukrzyca typu 1 jest droga - bardzo droga. Ani lekarstwa, ani sprzęt, ani zaopatrzenie nie są tanie. Będziesz musiał stawić czoła dużej liczbie wypłat leków i rachunków z wielu wizyt lekarskich i testów laboratoryjnych każdego roku.
Większość endos będzie chciała Cię widzieć przynajmniej raz na kwartał. Na początku Twój nauczyciel może Cię spotykać co miesiąc lub nawet co kilka tygodni. Inni specjaliści mogą potrzebować Cię widzieć tylko raz w roku, ale koszty nadal się sumują.
Centers for Disease Control and Prevention szacuje, że średni koszt leczenia osób z cukrzycą wynosi 13 700 USD rocznie. Co gorsza, wszystkie te koszty gwałtownie rosły w ciągu ostatniej dekady.
A gdyby tego było mało, większość pacjentów musi spędzać nadmierną ilość czasu walcząc z własnymi firmami ubezpieczeniowymi o ubezpieczenie leków i narzędzi, których potrzebują do rozwoju. Spodziewaj się, że spędzisz wiele godzin na rozmowach telefonicznych z różnymi centrami obsługi telefonicznej, próbując wyjaśnić swoje potrzeby.
Najczęściej blokada drogowa to coś, co firmy ubezpieczeniowe nazywają wcześniejszą zgodą. Nie wystarczy, że lekarz przepisze Ci to, czego według niego potrzebujesz. Zamiast tego często potrzebne są stosy dokumentów, aby uzasadnić zamówienie. W niektórych gabinetach lekarskich personel może pomóc w nawiązaniu kontaktu z firmą ubezpieczeniową, ale musisz uzbroić się w cierpliwość, ponieważ wcześniejsze autoryzacje często zajmują tygodnie lub miesiące, zanim zostaną zatwierdzone.
Aha, a frustrację pogłębia fakt, że wiele wcześniejszych autoryzacji trwa tylko 6 miesięcy. Prawie nie skończysz, zanim będziesz musiał rozpocząć proces od nowa!
Ale my jesteśmy twoimi plecami, zapoznaj się z naszymi wskazówkami, jak najlepiej wykorzystać dolary związane z cukrzycą.
Znalezienie koleżeństwa i wsparcia
Czasami sama ilość tego, co musisz zrobić, aby zachować zdrowie, może być wyczerpująca. Po części to dużo pracy, ale przede wszystkim dlatego, że jest ona ciągła. Nie ma weekendów z cukrzycą. Żadnych wakacji. Nie ma wolnego czasu. Codzienna harówka może stać się ciężarem dla duszy i psychiki.
Będziesz musiał odciążyć się i zyskać siłę od innych na tej samej łodzi - a osobiste lub internetowe grupy wsparcia są najlepszym miejscem do rozpoczęcia.
Grupy są łatwiejsze do znalezienia niż myślisz, ponieważ dzięki zdiagnozowaniu cukrzycy typu 1 właśnie dołączyłeś do potężnej, wspierającej i kochającej rodziny - rodziny o wiele większej, niż kiedykolwiek sobie wyobrażałeś. Poza tym całe nowe pokolenie sprawia, że cukrzyca typu 1 jest bardziej widoczna w społeczeństwie - i czy ośmielimy się nawet powiedzieć, fajnie? - za pośrednictwem aplikacji społecznościowych, takich jak Instagram.
Ważne jest również, aby nie krępować się prosić o pomoc, gdy jej potrzebujesz. Codzienna walka jest prawdziwa i często cukrzyca łączy się z wypaleniem, depresją i innymi problemami ze zdrowiem psychicznym. To normalne, że czasami czujesz się zmęczony, zmęczony, przytłoczony lub nie masz już dowcipu.
Ale możesz się zastanawiać, jak na przykład odróżnić wypalenie, stres i prawdziwą depresję kliniczną. A może nie wiesz, gdzie się zwrócić po pomoc dostosowaną do Twoich potrzeb.
Jeśli czujesz się w ten sposób, ważne jest, aby szukać profesjonalnej pomocy, nie tylko po to, aby móc odróżnić wypalenie, stres i prawdziwą depresję kliniczną.
Więcej informacji na temat cukrzycy i zdrowia psychicznego można znaleźć w artykule „Radzenie sobie ze stresem i wypaleniem cukrzycowym: co należy wiedzieć”.
Życie bez strachu
Dlatego trzeba się nauczyć nowych rzeczy. Nowe wyzwania. Ale diagnoza cukrzycy typu 1 nie jest wyrokiem śmierci. Z cukrzycą można wieść absurdalnie długie życie. Życie w pełni przeżyte.
Czy cukrzyca typu 1 zostanie kiedykolwiek wyleczona? Może kiedyś. Ale lekarstwo było nieuchwytne, nawet po dziesięcioleciach poświęconych badań i wysiłków.
W międzyczasie nowe technologie i nowe leki pozwalają chorym na cukrzycę typu 1 nie tylko przeżyć, ale także rozwijać się. Ludzie z samochodami wyścigowymi T1D, zdobywają medale olimpijskie, służą w Sądzie Najwyższym, wspinają się po górach, stają się gwiazdami rocka, a teraz mogą nawet latać samolotami pasażerskimi. Nawet niebo nie jest już ograniczeniem.
.jpg)

.jpg)