Jeśli w ogóle zwracasz uwagę na wiadomości dotyczące cukrzycy, z pewnością często słyszałeś terminy „sztuczna trzustka”, „system zamkniętej pętli” lub „bioniczna trzustka” w ostatnich latach. A jeśli sam żyjesz z cukrzycą, rodzina i przyjaciele mogą nawet zapytać, czy masz już jedną z nich.
Ta futurystyczna technologia jest obecnie oficjalnie określana jako systemy AID (Automated Insulin Delivery) i zbliżają się do rzeczywistej zmiany sposobu gry dla ludzi, których życie zależy od insuliny.
Do tej pory Food and Drug Administration (FDA) zatwierdziła dwa wczesne komercyjne systemy AID, Medtronic MiniMed 670G i Control-IQ firmy Tandem Diabetes Care. Inne firmy pracują nad wersjami, które mogą być wkrótce dostępne.
W międzyczasie tętniąca życiem społeczność majsterkowiczów pacjentów D opracowuje własne, domowe wersje, które stają się szeroko stosowane w całym kraju.
Co to jest sztuczna trzustka?
Chociaż sztuczna trzustka (AP) brzmi jak pojedyncze urządzenie, które można po prostu podłączyć do ciała, faktem jest, że jeszcze nas tam nie ma.
Naukowcom zajęło dziesięciolecia połączenie różnych urządzeń cukrzycowych przy użyciu kombinacji kabli i technologii bezprzewodowej oraz stworzenie systemu, który może naśladować to, co robi zdrowa trzustka: monitorować poziom glukozy i dostarczać insulinę w razie potrzeby.
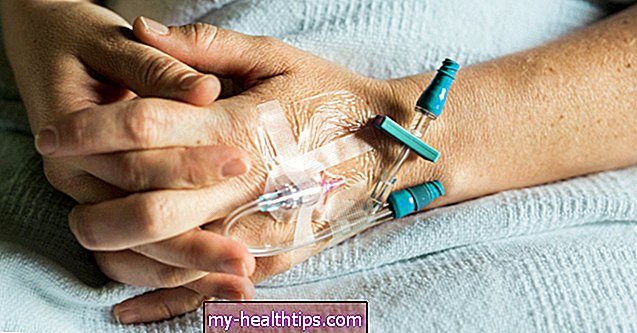
Obecnie AP to zasadniczo pompa insulinowa podłączona do ciągłego monitora glukozy (CGM). Monitor jest sterowany za pomocą odbiornika (obecnie oddzielne urządzenie podręczne, ale w przyszłości może to być aplikacja mobilna na smartfony) przy użyciu zaawansowanych algorytmów oprogramowania, aby całość działała.
Chodzi o to, aby zautomatyzować kontrolę poziomu glukozy we krwi (BG) w jak największym stopniu, aby użytkownik nie musiał już wykonywać odczytów poziomu cukru we krwi z palca, a następnie obliczać, ile insuliny należy dozować lub zmniejszyć na podstawie odczytów. Niektóre systemy mogą nawet automatycznie wyłączać podawanie insuliny na podstawie odczytów niskiego poziomu cukru we krwi wykrytych przez CGM. Niektóre systemy eksperymentują z przenoszeniem glukagonu do pompy wraz z insuliną, aby w razie potrzeby podnieść poziom cukru we krwi.
Systemy te są na różnych etapach rozwoju, od badań klinicznych po wczesne produkty komercyjne, po te „włamane” przez doświadczonych technicznie majsterkowiczów, którzy nie chcą czekać na produkty zatwierdzone przez FDA. Robione są niesamowite postępy i wydaje się, że pojawiają się nowe grupy i firmy, które pracują nad tym ekscytującym postępem w technologii cukrzycy.
Produkty wchodzące w skład obecnych systemów AP:
- pompa insulinowa, która zapewnia ciągły dopływ insuliny do organizmu poprzez „miejsce infuzji” lub małą kaniulę wprowadzoną w skórę
- CGM, który na bieżąco odczytuje poziom cukru we krwi za pomocą małego czujnika noszonego na skórze, który ma własną, oddzielną kaniulę od pompy. Obecnie na rynku amerykańskim dostępne są dwa tradycyjne CGM firmy Dexcom i Medtronic, które w sposób ciągły oferują alerty wysokiego i niskiego poziomu w ramach funkcji urządzenia.
- kontroler - albo sama pompa insulinowa, albo oddzielny odbiornik; ostatecznie aplikacja mobilna na smartfony - zawierająca ekran, na którym użytkownicy mogą zobaczyć dane dotyczące poziomu glukozy
- oprogramowanie algorytmu, „mózg” systemu, który analizuje liczby, aby przewidzieć, dokąd zmierza poziom glukozy, a następnie mówi pompie, co ma zrobić
- glukagon, hormon szybko podnoszący poziom glukozy we krwi, stosowany tutaj jako antidotum na hipoglikemię (niski poziom cukru we krwi)
Ile będzie kosztować sztuczna trzustka?
Pełna cena detaliczna systemu Medtronic 670G wynosi od 7 000 USD do 8 000 USD. Jednak dzięki ubezpieczeniu większość pacjentów płaci nieco ponad 1000 USD, aby początkowo uzyskać dostęp do systemu, a następnie musi płacić na bieżąco za pompy i materiały CGM. Roczny koszt przetwornika CGM wynosi 699 USD, a czujniki kosztują od 50 do 75 USD, w zależności od zakupionej kwoty. Medtronic oferuje pomoc finansową potrzebującym pacjentom.
Nowszy system Tandem Control-IQ jest oferowany jako bezpłatna aktualizacja oprogramowania dla użytkowników objętych gwarancją: t: użytkownicy szczupłych pomp X2 w USA, którzy zakupili pompę przed 31 grudnia 2020 r. Obecni użytkownicy mogą uzyskać dostęp do aktualizacji za pośrednictwem narzędzia Tandem Device Updater, który jest po prostu podłączany do komputera za pomocą kabla micro-USB.
Poza tą bezpłatną ofertą koszt pompy Tandem t: slim X2 z Control-IQ wynosi 4000 USD, ale Tandem twierdzi, że ubezpieczenie zdrowotne zwykle pokrywa 80 procent tej ceny.
Jednak nadal musisz osobno kupić wszystkie materiały eksploatacyjne Dexcom G6 CGM. Chociaż zakres ubezpieczenia może się różnić, cena detaliczna wynosiłaby 237 USD za pojedynczy nadajnik G6, który działa przez trzy miesiące i 349 USD za pudełko trzech 10-dniowych czujników.
Oczekuje się, że niektóre nowe systemy AP wejdą na rynek od połowy do końca 2021 r., A wiele opcji pojawi się w ciągu następnych kilku lat.
Konkretne etykiety cenowe dla nowszych systemów nie są jeszcze dostępne, ale nie powinny przekraczać kosztu aktualnie używanej pompy insulinowej i CGM. Niektóre firmy, w szczególności Bigfoot Biomedical, pracują nawet nad modelem subskrypcji „pakietowej”, który będzie oferował użytkownikowi wszystkie potrzebne materiały co miesiąc za jedną miesięczną płatność.
Kto wymyśla systemy sztucznej trzustki?
Nie ma jednego wynalazcy, któremu można by podziękować, ale raczej cała masa firm pracujących nad stworzeniem gotowego na rynek systemu AP. Obejmują one w kolejności alfabetycznej:
Beta Bionics
Urodzony na Uniwersytecie Bostońskim iLet Bionic Pancreas Project, dr Ed Damiano i zespół pracują nad Beta Bionics od ponad dekady. Próby na zwierzętach miały miejsce w 2005 r., Próby na ludziach rozpoczęły się w 2008 r. I nadal ewoluują. W 2016 roku zespół „Go Bionic” utworzył komercyjną korporację pożytku publicznego, aby opracować i wprowadzić na rynek swój system iLet. To dwukomorowe urządzenie z wyrafinowanym interfejsem użytkownika będzie zawierało wstępnie napełnione wkłady z insuliną i glukagonem, aby wyeliminować potrzebę ręcznego napełniania przez użytkownika. Oczekuje się, że zostanie wydany do 2022 roku.
Bigfoot Biomedical
Założona pod koniec 2014 roku przez byłego dyrektora generalnego JDRF, Jeffreya Brewera i grupę D-Dads, firma Bigfoot zatrudniła niektórych z najbardziej znanych przedsiębiorców AP i zakupiła własność intelektualną od nieistniejącej już firmy produkującej pompy insulinowe Asante Solutions. Podjęli współpracę z Abbott Diabetes Care, aby używać w swoim systemie systemu monitorowania FreeStyle Libre Flash nowej generacji. Bigfoot nabył również firmę Timesulin, aby stworzyć wersję smartpen swojego systemu automatycznego dostarczania insuliny (AID), obok wersji z pompą. Firma otrzymała przyspieszone „oznaczenie przełomowego urządzenia” od FDA w listopadzie 2017 r. I złożyła w połowie 2020 r. Wersję pióra „Bigfoot Unity” w FDA. Możesz przeczytać historię pochodzenia tutaj.
Diabeloop
Diabeloop to europejska firma produkująca pompy i francuskie konsorcjum badawcze opracowujące i testujące nowe systemy AP w Wielkiej Brytanii i Francji. Używał hybrydowej pompy rurkowej Kaleido w swojej pierwszej opracowanej wersji, ale od czasu zaprzestania produkcji tego urządzenia Diabeloop pracuje nad integracją innej technologii pompy - takiej jak system Roche Accu-Chek.
Dexcom
Wiodąca technologia czujników CGM firmy Dexcom z siedzibą w San Diego jest sercem większości opracowywanych systemów AP, w tym niektórych systemów do samodzielnego montażu, które są łączone ze sobą przez hakerów obywatelskich. Aby umożliwić dalszy rozwój, firma Dexcom w 2014 roku zintegrowała algorytm AP ze swoim produktem G4 i podpisała umowy dotyczące integracji urządzeń z producentami pomp insulinowych Insulet (Omnipod). Najnowsze modele G6 i przyszłe modele G7 będą używane w systemach z zamkniętą pętlą z Tandem's t: slim X2, Insulet’s Omnipod 5 (dawniej Horizon) i nie tylko. W 2018 roku firma CGM przejęła startup TypeZero Technologies z zamkniętą pętlą, który planuje oferować te algorytmy jako opcję dla firm D-Tech w przyszłości.
Bezpieczeństwo dawkowania
Dose Safety to startup z siedzibą w Seattle, opracowujący zaawansowany kontroler do użytku w systemach AP.
DreaMed Diabetes
DreaMed Diabetes to izraelski startup założony w 2014 roku jako spin-off międzynarodowego konsorcjum DREAM w celu komercjalizacji technologii AP stojącej za oprogramowaniem Glucositter. W 2015 roku Medtronic podpisał umowę na wykorzystanie Glucosittera w swojej przyszłej technologii zamkniętej pętli. Wykorzystuje algorytm oparty na teorii „logiki rozmytej”, która jest algorytmem uczącym się, mającym na celu zminimalizowanie ryzyka zdarzeń hipo / hipertermicznych.
EoFlow
EoFlow to południowokoreańska firma opracowująca system AID nazwany EoPancreas. Wykorzystuje on dostępną w Azji pompkę „EoPatch”, która zostanie zintegrowana z czujnikiem CGM wyprodukowanym przez chińską firmę POCTech. Ostatecznie firma ma nadzieję zbudować inne systemy CGM. Będzie korzystał z zablokowanego kontrolera w stylu telefonu z systemem Android, podobnego do kontrolera używanego w najnowszej wersji bezdętkowej pompy insulinowej Omnipod. Algorytm sterowania będzie wcześniej licencjonowany przez TypeZero Technologies. EoFlow otrzymał „oznaczenie przełomowego urządzenia” FDA w marcu 2019 r.
Insulet Corp.
Insulet Corp. to bostoński producent tubeless pompy insulinowej Omnipod. Ogłosiła integrację z Dexcom CGM w 2014 roku, a później zawarła umowę z firmą Mode AGC (Automated Glucose Control LLC) zajmującą się oprogramowaniem AP w celu opracowania i włączenia ich zaawansowanego algorytmu AP do systemu. Opracowuje Omnipod 5 (wcześniej znany jako Omnipod Horizon) i jest przewidywany w połowie 2021 roku.
Lilly Diabetes
Lilly Diabetes, gigant farmaceutyczny produkujący insulinę z siedzibą w Indianapolis, pracuje nad własnym systemem AID. Firma wspólnie opracowywała własny system podawania pompy, ale w 2020 r. Zrezygnowała z tego projektu, aby zamiast tego skomercjalizować wyprodukowaną w Europie pompę YpsoPump w USA Oprócz tej wersji pompy AID, Lilly opracowuje połączony system wstrzykiwaczy do insuliny. Firma współpracuje z Dexcom po stronie CGM.
Medtronic Diabetes
Medtronic Diabetes jest liderem na rynku pomp insulinowych i jedyną firmą, która produkuje zarówno pompę, jak i urządzenie CGM. Sławnie wprowadził na rynek swój system combo z zawiesiną o niskiej zawartości glukozy (530G) w 2014 r., Pierwszy produkt zatwierdzony przez nowe oznaczenie FDA, mające na celu ułatwienie ścieżki regulacyjnej dla tych urządzeń. Medtronic podpisał również w 2015 roku wyłączną umowę na używanie oprogramowania AP Glucositter w swoich przyszłych systemach.
W dniu 28 września 2016 r. MiniMed 670G firmy Medtronic z „hybrydową pętlą zamkniętą” był pierwszym w historii systemem zatwierdzonym przez FDA do automatycznego dozowania insuliny na podstawie odczytów CGM. Jest więc pierwszym „wczesnym AP” na rynku. Korzystając z czujnika CGM czwartej generacji firmy, Guardian 3, automatycznie dostosowuje poziom insuliny podstawowej (podstawowej), aby utrzymać użytkownika jak najbliżej 120 mg / dl, ograniczając niski i wysoki poziom cukru we krwi. W 2018 roku FDA wydała zezwolenie „wskazanie pediatryczne” do stosowania u dzieci w wieku 7 lat.
System nowej generacji będący w przygotowaniu to 780G, „zaawansowana hybrydowa pętla zamknięta”, która będzie bardziej w pełni zautomatyzowana i spersonalizowana dzięki automatycznemu podawaniu bolusów i niższej wartości docelowej 100 mg / dl. Zostanie również podłączony do czujnika nowej generacji Zeus CGM.
Trzustka
Pancreum to wizjonerski start-up założony przez byłego inżyniera Insulet, którego celem jest stworzenie trzyczęściowej konstrukcji modułowej, aby uczynić system AP bardziej elastycznym i użytecznym dla pacjentów.
Tandem Diabetes Care
Tandem Diabetes Care, twórcy innowacyjnej pompy insulinowej t: slim, wprowadzili na rynek w grudniu 2019 r. Drugi w historii system zamkniętej pętli, Control-IQ, zatwierdzony przez FDA. Jest to najbardziej zaawansowany dostępny komercyjny system z zamkniętą pętlą. Cukrzycowy pierwszy na rynku MiniMed 670G Hybrid Closed Loop, który dostosowuje tylko podstawowe dawki tła, ale nie obsługuje automatycznego podawania pokarmu ani bolusów korekcyjnych. Jest to również jedyny do tej pory system zgodny z CGM firmy Dexcom, ponieważ system Medtronic działa wyłącznie z własnym czujnikiem ciągłym tej firmy. Wstępne opinie użytkowników były bardzo pozytywne.
Technologie TypeZero
TypeZero Technologies rozpoczęło swoją działalność jako startup z Charlottesville w stanie Wirginia, który wyrósł z lat badań i rozwoju systemu AP na Uniwersytecie Wirginii (UVA) w zamkniętej pętli. Prace koncentrowały się na komercjalizacji tego, co UVA początkowo nazywało DiA (systemy Diabetes Assistant), a początkowo skupiały się na integracji z technologią zamkniętej pętli Tandem Diabetes. W 2018 roku producent CGM Dexcom przejął TypeZero Technologies z planami licencjonowania tych algorytmów innym graczom rozwijającym te systemy AP.
Sztuczna trzustka Lingo
Oto skrótowe omówienie niektórych kluczowych terminów:
Algorytmy. Algorytm to zbiór instrukcji matematycznych wykonanych krok po kroku, które rozwiązują powtarzający się problem. W świecie AP istnieje wiele różnych podejść do tego problemu, a szkoda, ponieważ standaryzacja protokołów i wskaźników raportowania byłaby niezwykle korzystna zarówno dla lekarzy (w przypadku oceny danych), jak i pacjentów (w celu uzyskania dostępu do systemów zapewniających wybór. wymiennych elementów).
Pętla zamknięta. Automatyczny system sterowania, w którym działanie, proces lub mechanizm jest regulowany przez sprzężenie zwrotne. W świecie cukrzycy system zamkniętej pętli jest zasadniczo punktem dostępowym, w którym dostarczanie insuliny jest regulowane przez sprzężenie zwrotne z algorytmu opartego na danych CGM.
Podwójny hormon. Jest to system AP, który zawiera zarówno insulinę, jak i glukagon.
Interfejs użytkownika (interfejs użytkownika). Termin technologiczny, który odnosi się do wszystkiego, co zaprojektowano w urządzeniu, z którym człowiek może wchodzić w interakcje, takiego jak ekran wyświetlacza, kolory, przyciski, światła, znaki ikon, komunikaty pomocy itp. Badacze zdali sobie sprawę, że źle zaprojektowany interfejs użytkownika może uniemożliwiają pacjentom korzystanie z systemu AP. Dlatego projekt interfejsu użytkownika wymaga obecnie wiele wysiłku.
Zawieszenie niskiego poziomu glukozy (LGS) lub zawieszenie progu. Ta funkcja umożliwia systemowi AP automatyczne wyłączanie podawania insuliny w przypadku osiągnięcia niskiego progu cukru we krwi. Ta zdolność jest kluczem do stworzenia punktu dostępowego, który może naprawdę kontrolować poziom glukozy.
Systemy sztucznej trzustki zrób to sam

Wiele osób w społeczności D zwraca się do technologii DIY, aby stworzyć własne narzędzia do udostępniania danych i tak zwane AID. Ten ruch zorientowany na technologię jest czysto open-source, co oznacza, że społeczność nieustannie wspólnie rozwija narzędzia, gromadząc się na Facebooku i w witrynie deweloperskiej GitHub. Technologia może zostać zmieniona w razie potrzeby na podstawie pracy wykonywanej przez innych i tego, jak aplikacje działają w prawdziwym świecie.
Kilka terminów, które należy znać:
#WeAreNotWaiting: ten hashtag stał się krzykiem protestacyjnym wśród hakerów obywatelskich, którzy wprowadzają innowacje w zakresie urządzeń medycznych, nie czekając, aż lekarze, farmaceuci lub FDA dadzą im zielone światło. Ta oddolna inicjatywa miała duży wpływ na przyspieszenie innowacji, w tym rozwój AP.
#OpenAPS: Ten system AP DIY został stworzony przez hakerów obywatelskich Dana Lewis i Scotta Leibranda.Ich niesamowita praca zrodziła ruch, ponieważ coraz więcej cierpliwych przedsiębiorców zaczyna używać i powtarzać ten system. FDA potwierdziła OpenAPS i nadal boryka się z odpowiedzią.
#AndroidAPS: W dużej mierze taki sam jak wspomniany powyżej OpenAPS, ale z siedzibą w Europie, z technologią działającą na smartfonach z systemem Android.
Looping: Czasami używany jako ogólny termin dla każdego, kto używa systemu zamkniętej pętli typu open source, pętla odnosi się również do systemów pętli. Są to aplikacje współpracujące z pompą insulinową, urządzeniem RileyLink (poniżej) i iPhonem. Przeczytaj przegląd tych systemów.
RileyLink: małe urządzenie, które służy jako „mózg” dla systemów Loop. Łączy iPhone'a z Dexcom CGM i pompą insulinową w celu utworzenia systemów pętli. Został opracowany przez D-Dad Pete Schwamb i nazwany na cześć jego córki Riley, która żyje z cukrzycą typu 1. Oficjalna witryna zawierająca więcej informacji i składania zamówień to GetRileyLink.org.
LoopDocs: Jest to niezwykle obszerny przewodnik online dotyczący pętli, stworzony przez D-Mom Katie DiSimone, która korzysta z tej technologii DIY i śledzi najnowsze osiągnięcia. Ten zasób zawiera również szereg innych informacji, w tym grupy na Facebooku i inne narzędzia internetowe, dzięki którym można dowiedzieć się więcej i zaangażować się.
Tidepool Loop: W 2018 r. Tidepool, organizacja non-profit platformy danych dotyczących cukrzycy, ogłosiła, że uzyskała fundusze na rozpoczęcie prac nad „oficjalną” wersją Loop, która będzie połączona z pompą insulinową Omnipod. Spowoduje to pobranie wersji społecznościowej dla majsterkowiczów i wbudowanie jej w produkt, który może zostać sprawdzony przez FDA w ramach oficjalnego procesu regulacyjnego dotyczącego dostępności komercyjnej. Organizacja ma nadzieję, że złoży wniosek pod koniec 2020 lub na początku 2021 roku, a społeczność bardzo niecierpliwi się, aby to się urzeczywistniło.
Czy systemy sztucznej trzustki są bezpieczne?
Badania pokazują, że ogólnie AP są bezpieczne i skuteczne. Jednak, podobnie jak wszystkie urządzenia medyczne, systemy te nie są doskonałe. Poziom cukru we krwi poza zakresem może nadal występować, więc użytkownicy muszą zachować ostrożność. Jest to szczególnie ważne w przypadku systemów, które nie są regulowane przez FDA, ponieważ algorytmy często są wciąż w fazie tworzenia.
W społeczności Diabetes Online na blogach, Twitterze, Facebooku i Instagramie znajdują się niezliczone przykłady osób, które z powodzeniem stosują tę technologię diabetologiczną i dzielą się swoimi doświadczeniami.
Dwie wczesne próby, które rozpoczęły się w styczniu 2016 r., Pomogły utorować drogę do zatwierdzenia produktu komercyjnego przez FDA, potwierdzając bezpieczeństwo i skuteczność systemu AP przez długi czas (od 6 miesięcy do roku) „w naturalnym środowisku pacjenta. ”
Więcej informacji o sztucznych układach trzustki
Oto kilka ważnych faktów dotyczących rozwoju AP.
FDA i JDRF mocno naciskają na postępy w AP
Właściwie naciskają na to od ponad dekady. Oto oś czasu:
Droga do AP: W 2006 roku JDRF założył Konsorcjum Projektu Sztucznej Trzustki (APPC), wieloletnią, wartą wiele milionów dolarów inicjatywę mającą na celu przyspieszenie rozwoju AP. Nastąpiło to znacznie, gdy w tym samym roku FDA określiła również technologię AP jako jedną ze swoich inicjatyw „ścieżki krytycznej” mającej na celu stymulowanie innowacji w procesach naukowych.
Wskazówka: W marcu 2011 r. JDRF zaproponowało, aby FDA wydała wytyczne, które pomogą w dalszym przyspieszeniu rozwoju. JDRF współpracował z ekspertami klinicznymi nad opracowaniem tych wstępnych zaleceń, które zostały opublikowane w grudniu 2011 r.
Pierwsze badanie kliniczne: W marcu 2012 r. FDA dała zielone światło dla pierwszej ambulatoryjnej próby klinicznej systemu AP.
Zatwierdzenie punktu orientacyjnego: przełomowy moment nadszedł we wrześniu 2016 r., Kiedy FDA zatwierdziła Medtronic MiniMed 670G, system „hybrydowej pętli zamkniętej”, który automatycznie dostosowuje poziom insuliny bazowej i może przewidywać hipoglikemię i hiperglikemię. To urządzenie częściowo zamyka pętlę, ale nie jest pełnym punktem dostępowym, który robi wszystko za użytkownika. Był to wynik ponad dziesięciu lat pracy nad rzecznictwem, polityką, badaniami i rozwojem produktów. Oczekuje się, że to zezwolenie regulacyjne utoruje drogę innym systemom obiegu zamkniętego.
Oznaczenia Fast-Tracked: Wiosną 2019 roku FDA przyznała swoje „przełomowe oznaczenia urządzeń” czterem różnym technologiom zamkniętej pętli opracowanym przez Medtronic, Bigfoot Biomedical i EoFlow. To oznaczenie zostało zaprojektowane, aby przyspieszyć proces przeglądu regulacyjnego innowacyjnych urządzeń, które agencja uzna za godne.
Badania kliniczne AP obfitują
W obecnym stanie istnieje kilkaset ośrodków w całym kraju i na świecie, w których prowadzone są badania kliniczne AP, z których wiele jest „ambulatoryjnych”. Oznacza to, że uczestnicy badania nie są ograniczeni do szpitala lub kliniki. Możesz przejrzeć wiele aktualnych badań online na ClinicalTrials.gov.
Nie ma czegoś takiego jak „nieinwazyjny”
Wiele osób niezaznajomionych z cukrzycą jest zaskoczonych, słysząc, że cały ten sprzęt nadal przebija naszą skórę, ponieważ wciąż słyszą o przełomowej, „nieinwazyjnej” technologii cukrzycy.
Chociaż prawdą jest, że insulina wziewna trafiła na rynek w ostatnich latach (MannKind’s Afrezza), to do tej pory insulina podawana wyłącznie do posiłków nie była wystarczająca do stosowania w systemie AP. Obecne systemy AP wykorzystują pompę, która dostarcza insulinę przez małą kaniulę „podskórną” (podskórną).
Od dziesięcioleci marzyłem również o stworzeniu sposobu mierzenia glukozy bez kłucia skóry, ale jeszcze tego nie osiągnęliśmy. Jak dotąd nie powiodły się próby pomiaru stężenia glukozy we krwi przez samą skórę, przez pot, a nawet przez oczy.
Bieżące omówienie postępu sztucznej trzustki
Jesteśmy w Cukrzyca opisywaliśmy rozwój AP tak długo, jak to było w pobliżu. Oto wybór niektórych naszych artykułów na przestrzeni lat:
- Recenzja produktu: Tandem Diabetes Control - IQ (luty 2020 r.)
- Narzędzie Tandem Diabetes Control-IQ uzyskało zezwolenie FDA! (Grudzień 2019)
- Przegląd technologii cukrzycowej: nowa pętla Omnipod zrób to sam (maj 2019)
- Lider w dziedzinie sztucznej trzustki, o swoim życiu i karierze z cukrzycą typu 1 (kwiecień 2019)
- EoPancreas: nowy system z zamkniętą pętlą pompy łatki (marzec 2019)
- Diabeloop „Sztuczna trzustka” zatwierdzona w Europie (listopad 2018 r.)
- Tidepool zbuduje oficjalną aplikację sztucznej pętli trzustki! (Październik 2018)
- Jak działa pętla cukrzycy zrób to sam (kwiecień 2018)
- RileyLink: Homegrown Diabetes Closed Loop Technology (styczeń 2017)
- FDA zatwierdza pierwszą przedsztuczną trzustkę w aparacie Medtronic MiniMed 670G (wrzesień 2016 r.)
- Poznaj Beta Bionics: Nowa struktura biznesowa dla iLet Bionic Pancreas (kwiecień 2016)
- „Mój czas z iLet Bionic Pancreas” - pierwsze próby na ludziach! (Marzec 2016)
- Aktualizacja #WeAreNotWaiting - zestaw slajdów ze szczytu DiabetesMine Innovation Summit 2015 (listopad 2015)
- Technologia TypeZero: Więcej nadziei na komercjalizację zamkniętej pętli (czerwiec 2015)
- Poznaj rodzinę Bigfoot i ich domowy system zamkniętej pętli (marzec 2015)
- With This Ring, I Close The Loop - i #OpenAPS (marzec 2015)
- Życie na sztucznej trzustce domowej roboty (grudzień 2015)

.jpg)










.jpg)