Białaczka T-komórkowa to rzadki rodzaj raka krwinek, który atakuje białe krwinki.
Limfocyty T to rodzaj białych krwinek. Celem tych krwinek jest pomoc organizmowi w wykryciu i zwalczeniu infekcji lub choroby.
Te krwinki tworzą się i zaczynają się rozwijać w szpiku kostnym. Niedojrzałe komórki T opuszczają szpik kostny i stają się dojrzałymi komórkami T w grasicy, małym narządzie znajdującym się za mostkiem.
Uszkodzone DNA w komórce T może powodować niekontrolowany wzrost i podział komórek. Ta nadprodukcja komórek jest przyczyną białaczki T-komórkowej.
Ten artykuł pomoże wyjaśnić, czym jest białaczka z komórek T, jakie są jej typowe objawy oraz jak najczęściej diagnozuje się i leczy ten stan.
Co to jest białaczka T-komórkowa?
Białaczka to rak twoich komórek krwi i tkanek, z których te komórki krwi są wytwarzane.
Istnieje wiele różnych rodzajów białaczki. Są klasyfikowane według tego, czy szybko rosną (ostre), czy wolno rosnące (przewlekłe) oraz według rodzaju zaangażowanych krwinek. Najczęściej białaczka obejmuje białe krwinki.
Istnieją dwa rodzaje białych krwinek. Przyjrzyjmy się bardziej szczegółowo każdemu typowi.
Komórki limfoidalne
Te białe krwinki są znane jako limfocyty, które są głównymi komórkami tworzącymi tkankę limfatyczną, główną część układu odpornościowego. Pomagają organizmowi zwalczać infekcje. Istnieją dwa główne typy limfocytów:
- Komórki T. Komórki te krążą we krwi w poszukiwaniu zakażonych lub obcych komórek. Kiedy go znajdą, niszczą komórkę i wysyłają sygnał, który aktywuje twój układ odpornościowy.
- Komórki B. Komórki te wytwarzają przeciwciała, aby powstrzymać obcych najeźdźców, takich jak wirusy lub bakterie, przed uszkodzeniem organizmu.

Komórki mieloidalne
Kiedy komórki macierzyste krwi rozwiną się w nowe komórki krwi, mogą stać się limfocytami lub komórkami szpikowymi.
Komórki szpiku mogą przekształcić się w białe krwinki (inne niż limfocyty), czerwone krwinki lub płytki krwi. Poniższe typy białych krwinek są przykładami dojrzałych komórek szpikowych:
- neutrofile
- bazofile
- monocyty
- eozynofile
- makrofagi

Cztery główne typy białaczek, które mogą się rozwinąć, obejmują:
- ostra białaczka limfocytowa
- przewlekła białaczka limfocytowa
- ostra białaczka szpikowa
- Przewlekła białaczka szpikowa
W szpiku kostnym powstają komórki krwi. Powstają tam prymitywne komórki macierzyste, które przekształcają się w niedojrzałe komórki prekursorowe. Niektóre z nich pozostają w szpiku kostnym i stają się dojrzałymi komórkami B. Inne komórki prekursorowe opuszczają szpik kostny i wędrują do grasicy, gdzie stają się dojrzałymi komórkami T.
Białaczka limfocytowa rozwija się, gdy DNA w komórkach prekursorowych zmienia się (mutuje) lub ulega uszkodzeniu. Zamiast dojrzewać, uszkodzony DNA każe tym komórkom rozmnażać się w sposób niekontrolowany. Rezultatem jest duża liczba nieprawidłowych kopii komórek w szpiku kostnym i krwiobiegu.
Chłoniak rozwija się, gdy ten proces zachodzi w węźle chłonnym lub innej tkance limfatycznej. Większość białaczek limfocytowych obejmuje komórki B, ale jest kilka białaczek T-komórkowych.
Białaczka prolimfocytowa z komórek T (T-PLL) jest dobrym przykładem raka atakującego komórki T i został przebadany bardziej niż inne typy.
W dalszej części tego artykułu skupimy się na T-PLL, opisując białaczkę T-komórkową.
Jakie są objawy?
Najczęstszym objawem T-PLL jest wyjątkowo wysoka liczba białych krwinek (limfocytoza) wynosząca około 100 000 komórek / mikrolitr (ml) lub więcej. Normalny zakres wynosi od 4 000 do 11 000 / ml.
Do 30 procent osób z T-PLL ma wysoką liczbę białych krwinek, ale nie ma innych objawów. W tym przypadku T-PLL jest stabilny lub postępuje powoli. Nazywa się to nieaktywnym T-PLL.
W końcu jednak choroba staje się aktywna i powoduje objawy. Zwykle dzieje się to w ciągu 2 lat od wystąpienia wysokiej liczby białych krwinek.
Gdy objawy są obecne, mogą obejmować:
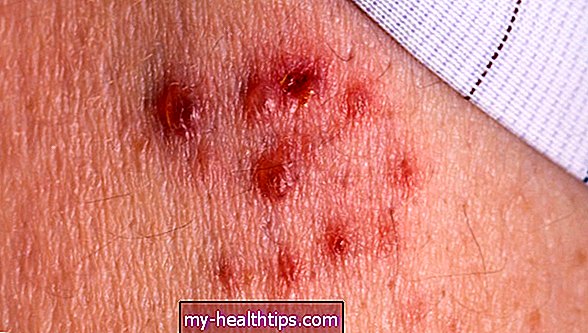
- wysypka lub inne zmiany skórne spowodowane przemieszczaniem się białych krwinek do tkanki skórnej
- gromadzenie się płynu w jamie brzusznej (wodobrzusze) lub wokół płuc (wysięk opłucnowy)
- obrzęk i obrzęk nóg, skóry wokół oczu lub błony pokrywającej oko (spojówki)
Objawy zwykle związane z większością innych typów białaczki i chłoniaka występują rzadko we wczesnych stadiach T-PLL. Ale objawy mogą pojawiać się wraz z postępem choroby. Mogą wystąpić tak zwane objawy komórek B, które obejmują:
- gorączka
- dreszcze
- zmęczenie
- nocne poty
- nieoczekiwana utrata wagi
Czasami szpik kostny jest przepełniony dużą liczbą limfocytów T, więc mniej czerwonych krwinek i płytek krwi może zostać wyprodukowanych. Może to spowodować:
- duszność i złe samopoczucie spowodowane brakiem wystarczającej liczby czerwonych krwinek (niedokrwistość)
- krwawienia z nosa, krwawiące dziąsła i łatwe powstawanie siniaków, jeśli nie masz wystarczającej liczby płytek krwi (małopłytkowość)
Istnieją również pewne objawy, które mogą wskazywać, że białe krwinki przeniknęły do twoich narządów. Twój lekarz może je zauważyć podczas badania fizykalnego i może obejmować:
- powiększona wątroba (hepatomegalia)
- powiększona śledziona (powiększenie śledziony)
- powiększone węzły chłonne (limfadenopatia)
Czy niektórzy ludzie są bardziej zagrożeni niż inni?
Nie ma wielu znanych czynników ryzyka T-PLL. Średni wiek rozpoznania choroby wynosi około 65 lat, a mężczyźni nieco częściej niż kobiety. Nie stwierdzono go u dzieci ani młodych dorosłych, z wyjątkiem przypadków opisanych poniżej.
Prawdopodobieństwo wystąpienia T-PLL jest większe, jeśli masz teleangiektazję ataksji. Jest to rzadka choroba dziedziczna, która zaczyna się w dzieciństwie i wpływa na układ odpornościowy i nerwowy.
Charakterystycznym objawem jest postępująca utrata zdolności koordynowania ruchów (ataksja). Gdy się pogarsza, czynności takie jak chodzenie i utrzymywanie równowagi stają się trudniejsze.
Osoby z teleangiektazją ataksji są młodsze, gdy rozwinie się u nich T-PLL. Zwykle zaczyna się w wieku 30 lat lub młodszym.
Jak rozpoznaje się białaczkę T-komórkową?
Twój lekarz najpierw przeprowadzi dokładny egzamin fizyczny. Jeśli podejrzewają jakąś chorobę związaną z twoją krwią, zlecą zbadanie twojej krwi.
Testy te przeanalizują liczbę białych krwinek, a także poszukają markerów i innych cech limfocytów. Typowe testy obejmują:
- pełna morfologia krwi z różnicą w celu określenia liczby każdego rodzaju krwinek
- rozmaz krwi obwodowej w celu oceny komórek krwi pod mikroskopem
- cytometria przepływowa do oceny wielkości, kształtu, markerów powierzchniowych i innych cech limfocytów
- analiza układów receptorów limfocytów T.
- kariotypowanie w celu zbadania twoich chromosomów
- fluorescencyjna hybrydyzacja in situ (FISH) w poszukiwaniu nieprawidłowości genetycznych
Informacje zebrane z tych testów pomogą określić, czy spełniasz kryteria rozpoznania T-PLL.
Ponadto zwykle wykonuje się testy na obecność ludzkiego wirusa T-limfotropicznego (HTLV) typu 1. Jeśli wynik jest pozytywny, oznacza to, że masz dorosłą białaczkę / chłoniaka z komórek T, które są wywoływane przez wirusa, a nie T-PLL.
Tomografia komputerowa brzucha, miednicy i klatki piersiowej jest zwykle wykonywana przed leczeniem w celu oceny głównych narządów, takich jak wątroba, śledziona i węzły chłonne.
Czerwone krwinki lub płytki krwi są zwykle również oceniane za pomocą biopsji szpiku kostnego przed rozpoczęciem leczenia.
Jeśli nie masz objawów, będziesz uważnie obserwować comiesięczne badania fizyczne i liczbę białych krwinek, aż T-PLL stanie się aktywny.
Jak to jest traktowane?
Ponieważ nie ma korzyści, dopóki nie stanie się aktywna, bezobjawowa, nieaktywna T-PLL nie jest leczona.
Aktywny T-PLL jest leczony chemioterapią. Lekiem z wyboru jest alemtuzumab (Lemtrada), sam lub w połączeniu z innymi lekami.
Wskaźnik odpowiedzi na ten lek wynosi aż 90 procent, a do 80 procent osób osiąga całkowitą remisję. Chociaż odpowiedź na chemioterapię po raz pierwszy może być dobra, nawrót zwykle następuje w ciągu 2 lat od remisji.
Dla każdego, kto uzyska pełną remisję, rozważony zostanie przeszczep allogenicznych komórek macierzystych - który może obejmować pobranie szpiku kostnego lub krwi. Jednak znalezienie odpowiedniego dawcy może być trudne.
Jeśli nie ma dostępnego dawcy, dobrym rozwiązaniem może być autologiczny przeszczep komórek macierzystych - czyli próbka pobrana od Ciebie przed chemioterapią.
Jakie jest rokowanie?
T-PLL to bardzo agresywna białaczka. Średnio osoby z T-PLL żyją około 20 miesięcy od diagnozy. Nie zmieniło się to znacząco od ponad 30 lat, nawet gdy dostępne stały się nowsze i lepsze metody leczenia.
Kiedy wystąpi nawrót, remisję można ponownie osiągnąć, stosując lek lub opcję leczenia „planu b”, ale zwykle trwa to tylko od 6 do 9 miesięcy.
Podsumowując
Chociaż jest to rzadka choroba, T-PLL jest jedną z najczęstszych białaczek T-komórkowych. Jest bardzo agresywny i wymaga wczesnego leczenia. Najczęstszym objawem tej białaczki T-komórkowej jest bardzo wysoka liczba białych krwinek.
Rozpoznanie opiera się na badaniu fizykalnym i różnego rodzaju badaniach krwi w celu określenia cech komórek T.
W przypadku objawów zaleca się wczesne leczenie chemioterapią dożylną. Przeszczep komórek macierzystych jest rozważany u każdego, kto osiągnie pełną remisję.