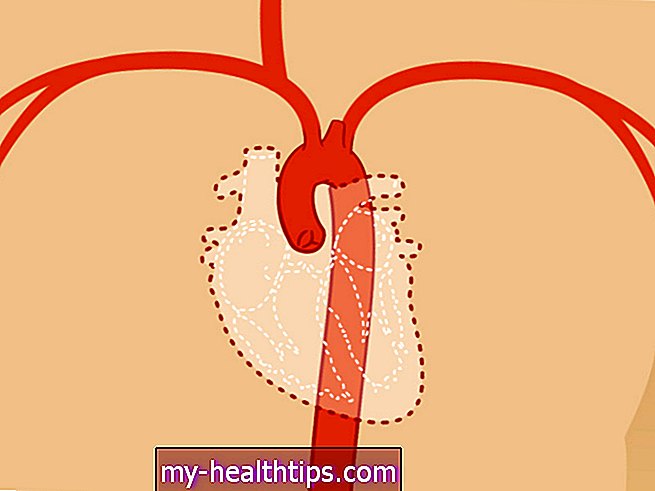
Zastoinowa niewydolność serca (CHF) to przewlekła postępująca choroba, która wpływa na siłę pompowania mięśnia sercowego.
Chociaż często nazywana po prostu niewydolnością serca, CHF w szczególności odnosi się do etapu, w którym płyn gromadzi się w sercu i powoduje nieefektywne pompowanie.
Masz cztery komory serca. Górna połowa twojego serca składa się z dwóch przedsionków, a dolna z dwóch komór.
Komory pompują krew do narządów i tkanek twojego ciała, a przedsionki otrzymują krew z twojego ciała, gdy krąży z powrotem z reszty twojego ciała.
CHF rozwija się, gdy twoje komory nie są w stanie pompować wystarczającej objętości krwi do organizmu. Ostatecznie krew i inne płyny mogą tworzyć kopie zapasowe wewnątrz:
- płuca
- brzuch
- wątroba
- dolnej części ciała
CHF może zagrażać życiu. Jeśli podejrzewasz, że Ty lub ktoś, kogo znasz, ma CHF, natychmiast poszukaj pomocy medycznej.
Jakie są objawy zastoinowej niewydolności serca?
We wczesnych stadiach CHF najprawdopodobniej nie zauważysz żadnych zmian w swoim zdrowiu. Jeśli twój stan będzie postępował, będziesz doświadczać stopniowych zmian w swoim ciele.
Ból w klatce piersiowej promieniujący przez górną część ciała może być również oznaką zawału serca. Jeśli wystąpią takie lub inne objawy, które mogą wskazywać na ciężką chorobę serca, należy natychmiast zgłosić się do lekarza.
Objawy niewydolności serca u dzieci i niemowląt
Rozpoznanie niewydolności serca u niemowląt i małych dzieci może być trudne. Objawy mogą obejmować:
- słabe karmienie
- nadmierne pocenie
- trudności w oddychaniu
Te objawy mogą być łatwo zrozumiane jako kolka lub infekcja dróg oddechowych. Słaby wzrost i niskie ciśnienie krwi mogą być również objawami niewydolności serca u dzieci.
W niektórych przypadkach możesz poczuć szybkie tętno spoczywającego dziecka przez ścianę klatki piersiowej.
Jak leczy się zastoinową niewydolność serca?
Ty i Twój lekarz możecie rozważyć różne metody leczenia w zależności od ogólnego stanu zdrowia i stopnia zaawansowania choroby.
Leki na zastoinową niewydolność serca
Istnieje kilka leków, które mogą być stosowane w leczeniu CHF, w tym inhibitory ACE, beta-blokery i inne.
Inhibitory ACE
Inhibitory enzymu konwertującego angiotensynę (ACE) otwierają zwężone naczynia krwionośne, poprawiając przepływ krwi. Leki rozszerzające naczynia krwionośne są kolejną opcją, jeśli nie tolerujesz inhibitorów ACE.
Możesz otrzymać jedno z poniższych:
- benazepril (Lotensin)
- kaptopril (Capoten)
- enalapril (Vasotec)
- fosinopril (Monopril)
- lizynopryl (zestril)
- chinapryl (Accupril)
- ramipryl (Altace)
- moeksypryl (Univasc)
- perindopril (Aceon)
- trandolapril (Mavik)
Inhibitorów ACE nie należy przyjmować z następującymi lekami bez konsultacji z lekarzem, ponieważ mogą powodować działania niepożądane:
- Diuretyki tiazydowe. Mogą one spowodować dodatkowy spadek ciśnienia krwi.
- Leki moczopędne oszczędzające potas. Te diuretyki mogą powodować gromadzenie się potasu we krwi, co może prowadzić do nieprawidłowego rytmu serca. Przykłady obejmują: riamterene (Dyrenium), eplerenon (Inspra) i spironolakton (Aldactone).
- Niesteroidowe leki przeciwzapalne (NLPZ). NLPZ, takie jak ibuprofen, aspiryna i naproksen, mogą powodować zatrzymywanie sodu i wody. Może to zmniejszyć wpływ inhibitora ACE na ciśnienie krwi.
Jest to lista skrócona, dlatego przed przyjęciem jakichkolwiek nowych leków zawsze należy porozmawiać z lekarzem.
Beta-blokery
Beta-adrenolityki zmniejszają pracę serca i mogą obniżać ciśnienie krwi i spowalniać szybki rytm serca.
Można to osiągnąć poprzez:
- atenolol (tenormina)
- bisoprolol (Zebeta)
- karwedilol (Coreg)
- esmolol (Brevibloc)
- metoprolol (Lopressor)
- nadolol (Corgard)
- nebiwolol (bystolowy)
Leki beta-adrenolityczne należy przyjmować ostrożnie z następującymi lekami, ponieważ mogą powodować działania niepożądane:
- Leki przeciwarytmiczne. Mogą one nasilać skutki sercowo-naczyniowe, w tym spowolnienie akcji serca. Przykładem jest amiodaron (Nexterone).
- Leki przeciwnadciśnieniowe. Leki te mogą również zwiększać prawdopodobieństwo wystąpienia skutków sercowo-naczyniowych i obejmują lizynopryl (Zestril), kandesartan (Atacand) i amlodypinę (Norvasc).
- Albuterol (AccuNeb). Wpływ albuterolu na rozszerzenie oskrzeli może zostać zniwelowany przez beta-blokery.
- Leki przeciwpsychotyczne. Niektóre leki przeciwpsychotyczne, takie jak tiorydazyna (Mellaril), mogą również powodować niskie ciśnienie krwi u niektórych osób.
- Fentora (Fentanyl). Może to powodować niskie ciśnienie krwi.
- Klonidyna (Catapres). Klonidyna może powodować wysokie ciśnienie krwi.
Niektóre leki mogą nie być tutaj wymienione. Przed zażyciem nowych leków należy zawsze skonsultować się z lekarzem.
Diuretyki
Diuretyki zmniejszają zawartość płynów w organizmie. CHF może spowodować, że twoje ciało zatrzyma więcej płynów niż powinno.
Twój lekarz może zalecić:
- Diuretyki pętlowe. To powoduje, że nerki wytwarzają więcej moczu. Pomaga to usunąć nadmiar płynu z organizmu. Przykłady obejmują furosemid (Lasix), kwas etakrynowy (Edecrin) i torsemid (Demadex).
- Leki moczopędne oszczędzające potas. Pomagają one pozbyć się płynów i sodu, jednocześnie zachowując potas. Przykłady obejmują triamteren (Dyrenium), eplerenon (Inspra) i spironolakton (Aldactone).
- Diuretyki tiazydowe. Powoduje to rozszerzenie naczyń krwionośnych i pomaga organizmowi usunąć nadmiar płynu. Przykłady obejmują metolazon (Zaroxolyn), indapamid (Lozol) i hydrochlorotiazyd (Microzide).
Leki moczopędne należy przyjmować ostrożnie z następującymi lekami, ponieważ mogą powodować działania niepożądane:
- Inhibitory ACE. Mogą one powodować obniżenie ciśnienia krwi, w tym lizynopryl (zestril), benazepril (lotensin) i kaptopril (capoten).
- Trójcykliczne. Nazywane również trójpierścieniowymi lekami przeciwdepresyjnymi (TCA), mogą powodować obniżenie ciśnienia krwi. Przykłady obejmują: amitryptylinę i dezypraminę (Norpramin).
- Anksjolityki. Anksjolityki to leki przeciwlękowe, które mogą obniżać ciśnienie krwi. Typowe leki przeciwlękowe obejmują alprazolam (Xanax), chlordiazepoksyd (Librium) i diazepam (Valium).
- Hipnotyczne. Leki uspokajające, takie jak zolpidem (Ambien) i triazolam (Halcion), mogą powodować niskie ciśnienie krwi.
- Beta-blokery. Leki beta-adrenolityczne, takie jak metoprolol (Lopressor) i karwedilol (Coreg), mogą również powodować niskie ciśnienie krwi.
- Blokery kanału wapniowego. CCB mogą powodować spadek ciśnienia krwi. Przykłady obejmują amlodypinę (Norvasc) i diltiazem (Cardizem).
- Azotany. Leki te, takie jak nitrogliceryna (Nitrostat) i diazotan izosorbidu (Isordil), mogą obniżać ciśnienie krwi.
- NLPZ. Leki te mogą powodować toksyczność wątroby.
To jest skrócona lista zawierająca tylko najczęstsze interakcje lekowe. Przed zażyciem nowych leków należy zawsze porozmawiać z lekarzem.
Chirurgia i procedury
Jeśli leki same w sobie nie są skuteczne, mogą być wymagane bardziej inwazyjne procedury.
Angioplastyka, procedura otwierania zablokowanych tętnic, jest jedną z opcji.
Twój kardiolog może również rozważyć operację naprawy zastawki serca, aby pomóc twoim zastawkom prawidłowo otwierać i zamykać.
Oznaki zastoinowej niewydolności serca
Jak wspomniano, wczesne objawy zastoinowej niewydolności serca mogą nie być bardzo zauważalne. Oto kilka wczesnych sygnałów ostrzegawczych, które należy omówić z lekarzem:
- nadmiar płynu w tkankach ciała, takich jak kostki, stopy, nogi lub brzuch
- kaszel lub świszczący oddech
- duszność
- przyrost masy ciała, którego nie można przypisać żadnemu innemu
- ogólne zmęczenie
- zwiększone tętno
- brak apetytu lub nudności
- uczucie zdezorientowania lub dezorientacji
Jakie są przyczyny CHF?
CHF może wynikać z innych schorzeń, które bezpośrednio wpływają na układ sercowo-naczyniowy. Dlatego ważne jest, aby corocznie poddawać się kontrolom, aby zmniejszyć ryzyko problemów ze zdrowiem serca, w tym:
- wysokie ciśnienie krwi (nadciśnienie)
- choroba wieńcowa
- stan zaworów
Nadciśnienie
Kiedy ciśnienie krwi jest wyższe niż normalnie, może to prowadzić do CHF.
Nadciśnienie tętnicze ma wiele różnych przyczyn. Wśród nich jest stwardnienie tętnic, które zwiększa ciśnienie w tętnicach.
Choroba wieńcowa
Cholesterol i inne rodzaje substancji tłuszczowych mogą blokować tętnice wieńcowe, które są małymi tętnicami dostarczającymi krew do serca. Powoduje to zwężenie tętnic.
Węższe tętnice wieńcowe ograniczają przepływ krwi i mogą prowadzić do uszkodzenia tętnic.
Warunki zaworów
Zastawki serca regulują przepływ krwi przez serce, otwierając się i zamykając, aby wpuścić i wypuścić krew do komór.
Zawory, które nie otwierają się i zamykają prawidłowo, mogą zmusić komory do cięższej pracy przy pompowaniu krwi. Może to być wynikiem infekcji lub wady serca.
Inne warunki
Chociaż choroby związane z sercem mogą prowadzić do CHF, istnieją inne pozornie niezwiązane ze sobą schorzenia, które również mogą zwiększać ryzyko.
Obejmują one:
- cukrzyca
- choroba tarczycy
- otyłość
Ciężkie infekcje i reakcje alergiczne również mogą przyczyniać się do CHF.
Jakie są najczęstsze rodzaje CHF?
CHF lewostronny jest najpowszechniejszym rodzajem CHF. Występuje, gdy lewa komora nie wypompowuje prawidłowo krwi do organizmu.
W miarę postępu choroby w płucach może gromadzić się płyn, co utrudnia oddychanie.
Istnieją dwa rodzaje lewostronnej niewydolności serca:
- Skurczowa niewydolność serca występuje, gdy lewa komora nie kurczy się normalnie. Zmniejsza to siłę dostępną do wepchnięcia krwi do krążenia. Bez tej siły serce nie może prawidłowo pompować.
- Niewydolność rozkurczowa lub dysfunkcja rozkurczowa ma miejsce, gdy mięsień lewej komory staje się sztywny. Ponieważ nie może już się zrelaksować, serce nie może wypełnić się krwią między uderzeniami.
Prawostronna niewydolność serca występuje, gdy prawa komora ma trudności z pompowaniem krwi do płuc. Krew gromadzi się w naczyniach krwionośnych, co powoduje zatrzymywanie płynów w kończynach dolnych, brzuchu i innych ważnych narządach.
Możliwe jest jednoczesne posiadanie lewostronnego i prawostronnego CHF. Zwykle choroba zaczyna się po lewej stronie, a gdy nie jest leczona, przemieszcza się po prawej stronie.
Etapy zastoinowej niewydolności serca
Obraz kostek opuchniętych z powodu CHF
Kiedy serce nie jest w stanie skutecznie pompować krwi, krew może gromadzić się w żyłach i tkankach. Krew i inne płyny mogą się cofać w niektórych obszarach i powodować obrzęk (obrzęk).
Kostki, stopy, nogi i brzuch to powszechne miejsca, które mogą puchnąć.
Oto przykład obrzęku:
.jpg)
Oczekiwana długość życia i rokowanie
Około 6,2 miliona dorosłych Amerykanów miało niewydolność serca w latach 2013–2016.
Raport Amerykańskiego Towarzystwa Kardiologicznego szacuje, że około 50 procent osób, u których zdiagnozowano CHF, żyje ponad 5 lat.
Starsze badanie wykazało, że niektórzy pacjenci z grupy niższego ryzyka, u których zdiagnozowano przed 50 rokiem życia, przeżywali około 20 lat od postawienia diagnozy.
Wiek w chwili rozpoznania, inne schorzenia i płeć również wpływały na zmienne długości życia, przy czym niektóre z nich są poniżej 3 lat po rozpoznaniu.
Rokowanie i oczekiwana długość życia w przypadku zastoinowej niewydolności serca mogą się różnić w zależności od wielu czynników. Ogólnie rzecz biorąc, wczesna diagnoza i przestrzeganie planu leczenia mogą prowadzić do lepszego zarządzania i dłuższego życia.
CHF i genetyka
P:
Czy zastoinowa niewydolność serca jest genetyczna? Czy zmiany stylu życia mogą temu zapobiec?
Anonimowy pacjentZA:
Kardiomiopatia lub uszkodzenie mięśnia sercowego może być przyczyną niewydolności serca, a genetyka może odgrywać rolę w niektórych typach kardiomiopatii. Jednak większość przypadków zastoinowej niewydolności serca (CHF) nie jest dziedziczna. Niektóre czynniki ryzyka CHF, takie jak nadciśnienie, cukrzyca i choroba wieńcowa, mogą występować w rodzinach. Aby zmniejszyć ryzyko zachorowania na CHF, rozważ wprowadzenie zmian w stylu życia, takich jak zdrowa dieta i regularne ćwiczenia.
Elaine K. Luo, MDOdpowiedzi reprezentują opinie naszych ekspertów medycznych. Wszystkie treści mają charakter wyłącznie informacyjny i nie powinny być traktowane jako porady medyczne._2.jpg)
Jak zapobiegać zastoinowej niewydolności serca
Niektóre czynniki są oparte na naszej genetyce, ale styl życia również może odgrywać rolę.
Jest kilka rzeczy, które możesz zrobić, aby zmniejszyć ryzyko niewydolności serca lub przynajmniej opóźnić jej wystąpienie.
Unikaj lub rzucaj palenie
Jeśli palisz i nie możesz rzucić palenia, poproś swojego lekarza o zalecenie produktów i usług, które mogą pomóc.
Bierne palenie również stanowi zagrożenie dla zdrowia. Jeśli mieszkasz z palaczem, poproś go, aby palił na zewnątrz.
Utrzymuj dobrze zbilansowaną dietę
Dieta zdrowa dla serca jest bogata w warzywa, owoce i produkty pełnoziarniste. Potrzebujesz również białka w swojej diecie.
Czego należy unikać:
- sól (sód)
- dodatek cukrów
- tłuszcze stałe
- rafinowane ziarna
Ćwiczenie
Zaledwie 1 godzina umiarkowanych ćwiczeń aerobowych tygodniowo może poprawić zdrowie serca. Chodzenie, jazda na rowerze i pływanie to dobre formy ćwiczeń.
Jeśli nie ćwiczyłeś od jakiegoś czasu, zacznij od zaledwie 15 minut dziennie i pracuj dalej.
Jeśli nie masz motywacji do samodzielnego trenowania, rozważ wzięcie udziału w zajęciach - nawet online - lub zarejestruj się na trening osobisty w lokalnej siłowni.
Uważaj na swoją wagę
Otyłość lub nadwaga mogą być trudne dla twojego serca. Przestrzegaj zdrowej diety i regularnie ćwicz.
Jeśli nie masz odpowiedniej wagi dla swojego ciała, porozmawiaj z lekarzem o tym, jak postępować naprzód. Możesz również skonsultować się z dietetykiem lub dietetykiem.
Inne kroki zapobiegawcze
Pij alkohol tylko z umiarem i trzymaj się z dala od narkotyków. Przyjmując leki na receptę, postępuj zgodnie z instrukcjami i nigdy nie zwiększaj dawki bez nadzoru lekarza.
Jeśli jesteś w grupie wysokiego ryzyka niewydolności serca lub masz już pewne uszkodzenie serca, nadal możesz wykonać te czynności. Pamiętaj, aby zapytać lekarza, ile aktywności fizycznej jest bezpieczne i czy masz inne ograniczenia.
Jeśli bierzesz leki na nadciśnienie, choroby serca lub cukrzycę, bierz je dokładnie zgodnie z zaleceniami. Regularnie odwiedzaj lekarza, aby monitorować stan i natychmiast zgłaszać wszelkie nowe objawy.
Jak rozpoznaje się CHF?
Po zgłoszeniu objawów lekarzowi mogą skierować Cię do specjalisty kardiologa lub kardiologa.
Twój kardiolog przeprowadzi badanie fizykalne, które obejmie słuchanie twojego serca stetoskopem w celu wykrycia nieprawidłowego rytmu serca.
Aby potwierdzić wstępną diagnozę, kardiolog może zlecić określone testy diagnostyczne w celu zbadania zastawek serca, naczyń krwionośnych i komór.
Istnieje wiele testów służących do diagnozowania chorób serca. Ponieważ testy te mierzą różne rzeczy, lekarz może zalecić kilka, aby uzyskać pełny obraz aktualnego stanu.
Elektrokardiogram
Elektrokardiogram (EKG lub EKG) rejestruje rytm serca.
Nieprawidłowości w rytmie serca, takie jak szybkie bicie lub nieregularny rytm, mogą sugerować, że ściany komory serca są grubsze niż zwykle. To może być znak ostrzegawczy przed zawałem serca.
Echokardiogram
Echokardiogram wykorzystuje fale dźwiękowe do rejestrowania budowy i ruchu serca. Test może określić, czy masz już słaby przepływ krwi, uszkodzenie mięśni lub mięsień sercowy, który nie kurczy się normalnie.
MRI
MRI wykonuje zdjęcia twojego serca. Zarówno w przypadku nieruchomych, jak i ruchomych obrazów, pozwala to lekarzowi sprawdzić, czy nie doszło do uszkodzenia serca.
Test wysiłkowy
Testy wysiłkowe pokazują, jak dobrze Twoje serce radzi sobie z różnymi poziomami stresu.
Sprawienie, by twoje serce pracowało ciężej, ułatwia lekarzowi diagnozowanie problemów.
Badania krwi
Badania krwi mogą wykryć nieprawidłowe komórki krwi i infekcje. Mogą również sprawdzić poziom BNP, hormonu, który wzrasta wraz z niewydolnością serca.
Cewnikowanie serca
Cewnikowanie serca może spowodować zablokowanie tętnic wieńcowych. Lekarz wprowadzi małą rurkę do naczynia krwionośnego i nawleka ją z górnej części uda (okolicy pachwiny), ramienia lub nadgarstka.
W tym samym czasie lekarz może pobierać próbki krwi, używać promieni rentgenowskich do oglądania tętnic wieńcowych oraz sprawdzać przepływ krwi i ciśnienie w komorach serca.
Czego mogę się spodziewać w dłuższej perspektywie?
Twój stan może ulec poprawie po zastosowaniu leków, operacji lub zmianie stylu życia. Twoja prognoza zależy od tego, jak zaawansowana jest Twoja CHF i czy masz inne schorzenia wymagające leczenia, takie jak cukrzyca lub wysokie ciśnienie krwi.
Im wcześniej zostanie zdiagnozowany twój stan, tym lepsze będą twoje prognozy. Porozmawiaj z lekarzem o najlepszym dla siebie planie leczenia.







.jpg)