Nawracająco-remisyjna postać stwardnienia rozsianego (RRMS) jest rodzajem stwardnienia rozsianego. Jest to najczęstszy typ SM, stanowiący około 85 procent diagnoz. Osoby z RRMS mają nawroty SM z okresami remisji występującymi pomiędzy nimi.
SM to przewlekła, postępująca choroba ośrodkowego układu nerwowego (OUN), w której układ odpornościowy atakuje mielinę, warstwę ochronną wokół włókien nerwowych.
Uszkodzenie mieliny powoduje zapalenie nerwów i utrudnia mózgowi komunikację z resztą ciała.
Jakie są rodzaje SM?
Istnieją cztery różne typy SM. Przyjrzyjmy się pokrótce każdemu z nich poniżej.
Zespół izolowany klinicznie (CIS)
CIS może być odosobnionym przypadkiem lub pierwszym wystąpieniem choroby neurologicznej. Chociaż objawy są charakterystyczne dla SM, stan ten nie spełnia kryteriów diagnostycznych SM, chyba że nawraca.
Rzutowo-remisyjna postać SM (RRMS)
Ten typ SM charakteryzuje się nawrotami nowych lub pogorszonych objawów z przerwami w remisji.
Pierwotnie postępujące SM (PPMS)
W PPMS objawy nasilają się stopniowo od początku choroby. Nie ma okresów całkowitej remisji.
Wtórne postępujące SM (SPMS)
SPMS podąża za początkowym wzorcem nawrotów i remisji, a następnie stopniowo się pogarsza. Osoby z RRMS mogą ostatecznie przejść na SPMS.
Jakie są objawy RRMS?
RRMS charakteryzuje się określonymi nawrotami nowych lub pogarszającymi się objawami SM. Te nawroty mogą trwać dni lub miesiące, aż objawy powoli ulegną poprawie, z leczeniem lub bez.
Objawy SM różnią się w zależności od osoby i mogą obejmować:
- uczucie drętwienia lub mrowienia
- zmęczenie
- czuć się słabym
- skurcze lub sztywność mięśni
- problemy z koordynacją lub równowagą
- problemy z widzeniem, takie jak podwójne widzenie, niewyraźne widzenie lub częściowa lub całkowita utrata wzroku
- wrażliwość na ciepło
- problemy z jelitami lub pęcherzem
- zmiany poznawcze, takie jak problemy z przetwarzaniem, uczeniem się i organizowaniem informacji
- uczucie mrowienia lub szoku podczas pochylania szyi do przodu (objaw Lhermitte'a)
Między nawrotami RRMS występują okresy remisji bez klinicznych dowodów postępu choroby. Czasami te okresy remisji mogą trwać latami.
Przyczyny RRMS
W RRMS układ odpornościowy atakuje mielinę, warstwę tkanki, która służy do izolacji i ochrony nerwów. Ataki te wpływają na funkcję leżących pod nimi nerwów. Wynikające z tego uszkodzenia powodują objawy SM.
Co dokładnie powoduje RRMS i inne typy SM, jest obecnie nieznane. Pewną rolę może odgrywać kombinacja czynników genetycznych i środowiskowych, takich jak palenie, niedobór witaminy D i niektóre infekcje wirusowe.
Wskazówki dotyczące życia z RRMSPostępuj zgodnie z poniższymi wskazówkami, aby poprawić jakość życia podczas życia z RRMS:
- Spróbuj pozostać aktywnym. Regularne ćwiczenia mogą pomóc w wielu kwestiach, na które może wpływać RRMS, w tym w sile, równowadze i koordynacji.
- Jedz zdrowo. Chociaż nie ma konkretnego planu żywieniowego dla SM, pomocne może być stosowanie zdrowej, dobrze zbilansowanej diety.
- Unikaj ekstremalnie niskich lub wysokich temperatur. Jeśli objawy obejmują nadwrażliwość na ciepło, unikaj źródeł ciepła lub wychodzenia na zewnątrz, gdy jest gorąco. Pomocne mogą być również zimne okłady lub chłodzące szaliki.
- Unikać stresu. Ponieważ stres może pogorszyć objawy, znajdź sposoby na odstresowanie. Może to obejmować takie rzeczy, jak masaż, joga lub medytacja.
- Jeśli palisz, rzuć. Palenie jest nie tylko czynnikiem ryzyka rozwoju SM, ale może również zwiększać postęp choroby.
- Znajdź wsparcie. Pogodzenie się z rozpoznaniem RRMS może być trudne. Szczerze mów o swoich uczuciach. Poinformuj bliskich, co mogą zrobić, aby pomóc. Możesz nawet rozważyć dołączenie do grupy wsparcia.
Jak diagnozuje się RRMS?
Nie ma żadnych konkretnych testów diagnostycznych dla RRMS. Jednak naukowcy ciężko pracują, aby opracować testy, które szukają określonych markerów związanych z SM.
Twój lekarz rozpocznie proces diagnostyczny od zebrania historii medycznej i przeprowadzenia dokładnego badania fizykalnego. Będą również musieli wykluczyć choroby inne niż stwardnienie rozsiane, które mogą powodować objawy.
Mogą również korzystać z testów, takich jak:
- MRI. Ten test obrazowania może wykryć zmiany demielinizacyjne w mózgu i rdzeniu kręgowym.
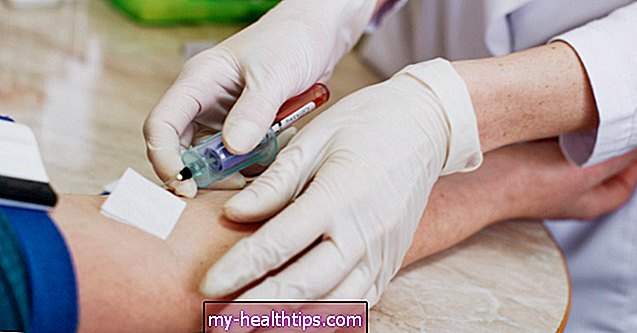
- Badania krwi. Próbka krwi jest pobierana z żyły w ramieniu i analizowana w laboratorium. Wyniki mogą pomóc wykluczyć inne schorzenia, które mogą powodować objawy.
- Nakłucie lędźwiowe. Procedura ta, zwana również nakłuciem lędźwiowym, polega na pobraniu próbki płynu mózgowo-rdzeniowego. Ta próbka może być użyta do wyszukania przeciwciał związanych z SM lub do wykluczenia innych przyczyn twoich objawów.
- Wizualne testy potencjału wywołane. Testy te wykorzystują elektrody do zbierania informacji o sygnałach elektrycznych, które wytwarzają nerwy podczas reakcji na bodziec wzrokowy.
Rozpoznanie RRMS opiera się na schemacie objawów i obecności zmian chorobowych w wielu obszarach układu nerwowego.
Konkretne wzorce nawrotów i remisji wskazują na RRMS. Objawy, które stale się pogarszają, wskazują na postępującą postać SM.
Jakie jest leczenie RRMS?
Nie ma jeszcze lekarstwa na stwardnienie rozsiane, ale leczenie może złagodzić objawy, leczyć nawroty i spowolnić postęp choroby.
Dostępnych jest wiele leków i terapii. Na przykład leki mogą złagodzić objawy, takie jak zmęczenie i sztywność mięśni. Fizjoterapeuta może pomóc w problemach z poruszaniem się lub osłabieniem mięśni.
Nawroty są często leczone lekami zwanymi kortykosteroidami. Kortykosteroidy pomagają zmniejszyć poziom zapalenia. Jeśli objawy nawrotu są ciężkie lub nie reagują na kortykosteroidy, można zastosować leczenie zwane wymianą osocza (plazmafereza).
Różne leki mogą pomóc ograniczyć liczbę nawrotów i spowolnić powstawanie dodatkowych uszkodzeń SM. Leki te nazywane są lekami modyfikującymi przebieg choroby.
Leki stosowane w leczeniu RRMSIstnieje wiele różnych leków modyfikujących przebieg choroby na RRMS. Mogą występować w postaci doustnej, do wstrzykiwań lub dożylnej (IV). Zawierają:
- interferon beta (Avonex, Extavia, Plegridy)
- kladrybina (Mavenclad)
- fumaran dimetylu (Tecfidera)
- Fingolimod (Gilenya)
- octan glatirameru (Copaxone, Glatopa)
- mitoksantron (tylko dla ciężkiego SM)
- natalizumab (Tysabri)
- ocrelizumab (Ocrevus)
- siponimod (Mayzent)
- teriflunomid (Aubagio)
- alemtuzumab (Lemtrada)
Niektóre z tych leków mogą powodować skutki uboczne. Twój lekarz będzie współpracował z Tobą, aby wybrać terapię, która uwzględni czas trwania stwardnienia rozsianego, nasilenie choroby i wszelkie podstawowe schorzenia.
Lekarz będzie regularnie monitorował stan pacjenta. Jeśli objawy nasilają się lub MRI wykazuje progresję zmian, lekarz może zalecić wypróbowanie innej strategii leczenia.
Jakie są perspektywy dla osób z RRMS?
Perspektywa RRMS różni się w zależności od osoby. Na przykład stan może szybko postępować w niektórych przypadkach, podczas gdy inne mogą pozostawać stabilne przez lata.
Uszkodzenia tkanek spowodowane RRMS mogą z czasem narastać. Około dwie trzecie osób z RRMS zajmie się rozwojem SPMS. Średnio przejście to może nastąpić po około 15 do 20 latach.
W SPMS objawy stopniowo się pogarszają bez obecności oczywistych ataków. Jedno badanie obserwacyjne, które obejmowało prawie 800 osób z RRMS, wykazało, że progresja do SPMS była ważnym czynnikiem w przewidywaniu cięższej niepełnosprawności.
Średnia długość życia osób z SM jest o 5 do 10 lat krótsza niż średnia. Jednak perspektywy ulegają poprawie, ponieważ naukowcy wciąż opracowują nowe metody leczenia.
Na wynos
RRMS to rodzaj SM, w którym obserwuje się określone nawroty objawów SM. Między nawrotami są okresy remisji.
RRMS rozwija się, gdy układ odpornościowy atakuje i uszkadza osłonkę mielinową otaczającą nerwy, upośledzając funkcję nerwów. Nadal nie jest jasne, co dokładnie powoduje tę dysfunkcję układu odpornościowego.
Chociaż nie ma jeszcze lekarstwa na RRMS, dostępne są różne metody leczenia objawów. Te zabiegi koncentrują się również na łagodzeniu nawrotów i zapobieganiu progresji.
W niektórych przypadkach RRMS może przejść w SPMS, postępującą postać SM.














.jpg)