
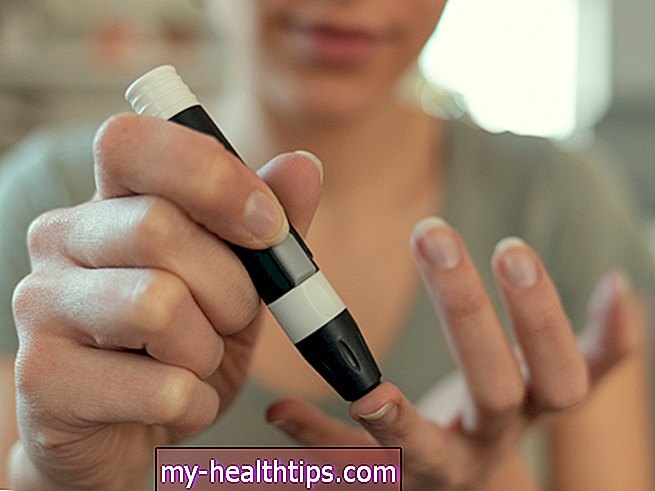
Jak często wymieniasz lancet na badanie poziomu cukru we krwi z opuszki palca?
Odpowiedzi na to pytanie są bardzo różne, w zależności od tego, kogo pytamy.
Większość lekarzy i ekspertów podkreśla, że lancety (małe igły w zestawach do oznaczania glukozy) należy wymieniać po każdym szturchnięciu palcem. To właśnie mówi literatura FDA (Food and Drug Administration) i to, co powinni podkreślać nauczyciele opieki diabetologicznej.
Jednak rzeczywistość jest zupełnie inna w przypadku większości osób z cukrzycą (PWD) - zwłaszcza nas, od dawna, którzy trzymamy się za ręce od wczesnych dni domowego monitorowania glikemii w latach 70. i 80. XX wieku.
Wielu reaguje na to zalecenie przewracając oczami i czarnym humorem: Kto właściwie zmienia lancety? Czy nie powinni być tępi?
Tak samo postępuje społeczność D w kwestii wymiany lancetów, chociaż niektórzy nowo zdiagnozowani i bardziej „według książki” PWD czasami zwracają uwagę, że skrupulatnie przestrzegają zasad.
Wydaje się również, że jednym ze skutków kryzysu COVID-19 wydaje się być to, że niektórzy PWD zwracają większą uwagę na zmiany lancetów, a także wezwanie do starannego mycia rąk, aby zapobiec ryzyku infekcji.
Dlaczego powinieneś zmieniać lancety
Centers for Disease Control (CDC) zdecydowanie odradza ponowne użycie jakiegokolwiek lancetu, szczególnie jeśli dotyczy to więcej niż jednej osoby. Bez żartów. Dzielenie się igłami to oczywiście zupełnie inna zabawa: po prostu tego nie rób.
Wiele lat temu FDA rozważała zmianę klasyfikacji lancetów w celu zapewnienia większej liczby przeglądów regulacyjnych, ale była ona bardziej skoncentrowana na lancetach używanych w warunkach klinicznych niż na lancetach do indywidualnego użytku osobistego i nigdzie się to nie udawało.
Jeśli chodzi o ponowne użycie własnych nakłuwaczy, czy to w domu, w biurze, czy w innym miejscu, ryzyko jest raczej niejasne.
Dr Karen Cullen, zarejestrowana dietetyk i specjalista ds. Opieki diabetologicznej i edukacji (DCES) z Baylor College of Medicine w Teksasie, mówi, że naprawdę nie ma żadnych dowodów na to, że codzienne wielokrotne używanie lancetów powoduje jakikolwiek wyższy poziom infekcji. Ale ponowne użycie tępych lancetów zdecydowanie może prowadzić do blizn i zrogowaciałych palców, które utrudniają badanie.
W rzeczywistości małe lancety w zestawach do oznaczania glukozy nie wbijają zbyt głęboko w skórę - w rzeczywistości są one ledwo wystarczające, aby pobrać kroplę krwi. Długości igieł typowo wahają się od 0,85 mm do 2,2 mm. Ból jest generalnie minimalny, chociaż ci z nas, którzy mają doświadczenie, wiedzą, że czasami może boleć bardziej i od czasu do czasu pojawia się tak zwany „gusher”, który bardzo krwawi.
„Tak długo, jak palce są czyste podczas szturchania, zmiana lancetu to bardziej kwestia komfortu” - mówi Jane Dickinson, DCES i dyrektor programu Master of Science in Diabetes Education and Management w Teachers College na Columbia University w Nowym Jorku; ona też sama żyje z cukrzycą typu 1. „Lancet tępi się z każdym użyciem i po pewnym czasie boli i nie jest tak skuteczny w pobieraniu krwi”.
Jak na ironię, igły do nakłuwania to jedyny artykuł dla diabetyków, który większość z nas zgromadziła, ponieważ kosztują tak niewiele, a firmy ubezpieczeniowe i dostawcy zewnętrzni zawsze wydają się chętni do wysyłania nam więcej, obok znacznie droższych pasków testowych do pomiaru poziomu glukozy. Dlatego częsta zmiana lancetu nie jest kłopotliwa finansowo.
Powody, dla których nie odświeżamy igieł
Eksperci ds. Zdrowia psychospołecznego i behawioralnego w cukrzycy twierdzą, że nie jest to wysoce zbadana dziedzina. W rzeczywistości może znajdować się bardzo nisko na liście priorytetów dla większości osób niepełnosprawnych.
„To, jakie są badania, nie pokazuje, że jest to aż tak istotne” - mówi Martha Funnell, DCES na Uniwersytecie Michigan w Ann Arbor. „To naprawdę nie zdarza się często u naszych pacjentów”.
Mówi, że nawet w jej poprzednich dniach kariery zawodowej, zanim ciągłe monitory glukozy (CGM) stały się bardziej popularne, nadal nie pojawiało się to zbyt regularnie jako duży problem. Oczywiście, zawsze pojawiały się pytania i wskazówki dotyczące lancetów w ogóle, ale to, jak często je wymieniać, nie było dużym tematem dyskusji.
Mówi, że największą rekomendacją, którą dzieli się ze swoimi pacjentami na temat pomiaru stężenia glukozy z palca, jest upewnienie się, że mają czyste ręce przed szturchnięciem w palce.

W mediach społecznościowych osoby niepełnosprawne często żartują na temat tego, jak rzadko zmieniają lancety. Kilka lat temu niektórzy ludzie z internetowej społeczności pacjentów stworzyli nawet faux rockowy zespół o nazwie BlüntLancet, aby żartować z tego problemu.
„Czy ważniejsze jest przetestowanie niż zmiana lancetu? Na tym się skupiamy ”- mówi Funnell. „Jeśli możesz zrobić jedno i drugie, to świetnie. Życie to cała lista ocen ryzyka w przypadku cukrzycy, a rzeczy takie jak wstrzykiwanie insuliny lub obracanie miejsc infuzji są bardziej naglące niż zmiana lancetu ”.
Dodaje: „Z powodu COVID-19 niektórzy mogą częściej zmieniać lancety, a ludzie generalnie częściej po prostu myją ręce. To interesujący produkt uboczny tego wszystkiego, że lancety mogą przyciągać więcej uwagi niż normalnie ”.
Wskazówki, jak unikać „zranienia koniuszków palców”
Dickinson mówi, że rutyna obracania palca jest czymś, co pomogło jej osobiście przez lata i radzi swoim pacjentom, aby robili to samo.
Zasady rotacji miejsca opuszka palca to:
- Wbijaj boki opuszków palców, aby uzyskać najlepsze rezultaty - nie do samej kości, ale w mięsistej części. Skoncentruj się tam, gdzie znajduje się „dołek”, aby zmniejszyć ból spowodowany szturchnięciem palca.
- Obracaj opuszkami palców i plamami w każdym teście, aby również zmniejszyć ból i zmniejszyć blizny:
- zacznij od małego palca z jednej strony i szturchaj go na zewnątrz
- następnym razem użyj wewnętrznej strony tego samego palca
- następnie przesuń na zewnątrz palca serdecznego
- następnie wnętrze palca serdecznego
- i tak dalej
Dickinson mówi, że unika zewnętrznej strony dowolnego palca wskazującego (wskazującego), a także nie szturcha kciukami. Przechodzi przez jedną rękę, a następnie przesuwa się do drugiej, więc każdy palec ma kilka dni na „regenerację”, zanim zacznie od nowa.
„Szukałam wiele razy dziennie przez dziesięciolecia i nigdy nie miałam blizn ani modzeli” - mówi. „Uważam, że nawyk rotacji naprawdę uratował mi opuszki palców! Teraz używam CGM bez kalibracji, więc trochę trudniej jest zapamiętać, na którym palcu się mierzę poziom glukozy we krwi ”.
Diabetologowie, w tym Dickinson, zalecają również lecznicze kremy do rąk z aloesem lub witaminą E, szczególnie dla osób żyjących w suchszym klimacie. Mówią, że czasami te produkty mogą pomóc w zapobieganiu unoszeniu się i szorstkości „dziur”.
Utrzymywanie ostrych strzykawek i igieł do wstrzykiwaczy
Podobnie FDA i producenci igieł odradzają ponowne używanie strzykawek i igieł do wstrzykiwaczy do insuliny. Te ostatnie są na ogół tak małe, że ich ponowne użycie jest prawie niemożliwe, ponieważ tak łatwo się wyginają po pierwszym użyciu.
Igły do wstrzykiwaczy do insuliny mają grubość (grubość) od 12,7 mm do 4 mm, przy czym niższa liczba oznacza w rzeczywistości grubszą igłę, co może być nieco mylące. W każdym razie zachęcamy do używania nowej igły do każdego szturchnięcia.
Jeśli zdarzy ci się ponownie użyć strzykawek lub lancetów, UW Health at the Universtity of Wisconsin-Madison zaleca bardzo precyzyjne środki ostrożności:
- Po użyciu ponownie założyć osłonę na igłę. Najbezpieczniejszym sposobem na to jest umieszczenie osłony i strzykawki na płaskiej powierzchni i nasunięcie osłony na igłę bez dotykania przez igłę płaskiej powierzchni lub palców. Tylko wewnętrzna strona osłony powinna dotykać igły. Nie trzymać strzykawki prosto do góry; możesz przypadkowo się przykleić.
- Nie czyść igły ani lancetu alkoholem. Alkohol usuwa silikonową osłonę igły, powodując jej matowienie.
- Przechowywać strzykawki w temperaturze pokojowej. Najlepiej przechowywać je tak, aby igła była skierowana do góry, aby insulina nie zablokowała otworu igły.
Zmiana miejsc infuzji i wstrzyknięć
Zalecenie dotyczące obracania miejsc do wkłuć igłą dotyczy oczywiście również MDI (wielokrotne wstrzyknięcia w ciągu dnia) i terapii za pomocą pompy insulinowej.
Jest to ważne, ponieważ używanie tego samego miejsca w czasie może powodować lipodystrofię, ten irytujący stan skóry, w którym tłuszcz ulega rozkładowi lub gromadzeniu się, powodując grudki lub wgłębienia, które zakłócają wchłanianie insuliny.
Aby tego uniknąć, zapoznaj się z poradnikiem Healthline dotyczącym miejsca i sposobu wstrzykiwania insuliny.
Jeśli chodzi o zestawy infuzyjne z pompą insulinową, przez lata podejmowano wiele wysiłków, aby przypomnieć i edukować pacjentów o miejscach rotacyjnych. Około sześć lat temu firma Roche Diabetes Care ogłosiła nawet pierwszy tydzień września Krajowym Tygodniem Świadomości Miejsc Infuzji, chociaż wydaje się, że wysiłek ten się skończył.
Nadal możesz uzyskać dostęp do ich przewodnika dotyczącego zarządzania zestawami infuzyjnymi Accu-Chek, a dodatkowe zalecenia dotyczące rotacji miejsc infuzji można znaleźć tutaj:
- Zestaw narzędzi do rotacji witryn AADE
- Prognoza cukrzycy
- InsulinPumpers.org
- Blog Medtronic Loop
- Blog Waltzing the Dragon




















.jpg)


